> Retour liste des Items 6ème édition - Ancien programme
Prescription et surveillance des classes de médicaments les plus courantes chez l'adulte et chez l'enfant. Anti-inflammatoires stéroïdiens et non stéroïdiens
Les anti-inflammatoires stéroïdiens ou (gluco)corticoïdes sont des dérivés synthétiques des hormones naturelles, cortisol et cortisone, dont ils se distinguent par un pouvoir anti-inflammatoire plus marqué et, à l'inverse, un moindre effet minéralocorticoïde (tableau 30.1).
Tableau 30.1 : Caractéristiques pharmacologiques des principaux corticoïdes destinés à la voie orale.
| Nature | Spécialités | EAI | EMC | ½ vie biologique | Équivalence de dose |
|---|---|---|---|---|---|
| Cortisol* | Hydrocortisone® PO et IV | 1 | 1 | 8-12 heures | 20 mg |
| Prednisone | Cortancyl® PO | 4 | 0,8 | 18-36 - heures | 5 mg** |
| Prednisolone | Solupred® PO | 4 | 0,8 | 18-36 - heures | 5 mg |
| Méthylprednisolone | Médrol® PO Solu-Medrol® IV, IM | 5 | 0,5 | 18-36 - heures | 4 mg |
| Triamcinolon | Kénacort Retard® IM | 5 | 0 | 36-54 heures | 4 mg |
| Bétaméthasone | Betnesol® PO, IV, IM Célestène® PO, IV, IM | 25-30 | 0 | 36-54 heures | 0,75 mg |
| Dexaméthasone | Dectancyl® PO Dexamethasone® IV, IM | 25-30 | 0 | 36-54 heures | 0,75 mg |
a. Action anti-inflammatoire
L'activité anti-inflammatoire des corticoïdes s'exerce sur les différentes phases de la réaction inflammatoire et se manifeste dès les faibles doses (de l'ordre de 0,1 mg/kg par jour d'équivalent prednisone). L'importance de cette propriété varie selon le dérivé, parallèlement à la durée de l'effet freinateur de l'axe hypothalamo-hypophyso-surrénalien ou de la demi-vie biologique (cf. tableau 30.1). En l'absence d'un processus inflammatoire, les corticoïdes (contrairement aux AINS) n'ont pas d'effet antalgique.
b. Action antiallergique et immunosuppressive
Ces deux propriétés requièrent habituellement des posologies plus élevées que celles nécessaires à l'activité purement anti-inflammatoire.
La corticothérapie générale fait essentiellement appel à la voie orale, qui assure le plus souvent une bonne biodisponibilité du médicament. Les solutions d'esters hydrosolubles sont destinées à l'administration parentérale et les suspensions microcristallines aux injections locales (elles s'accompagnent toujours d'un passage systémique du corticoïde).
La plupart des effets indésirables des corticoïdes sont inhérents à leurs propriétés pharmacologiques (« effets secondaires »). Leur fréquence et leur gravité dépendent de la posologie quotidienne et/ou de la durée du traitement, mais aussi du terrain et des comorbidités. De ces faits découle la règle d'or de la prescription des corticoïdes : dose la plus faible possible et sur une durée la plus courte possible. La nature du dérivé et la voie d'administration interviennent également dans certains cas.
a. Hypercorticisme iatrogène
Il associe à des degrés divers :
b. Complications digestives
Les dyspepsies sous corticoïdes sont rares et le risque d'ulcère gastroduodénal est extrêmement faible. Ce risque est majoré en cas de co-prescription d'AINS et d'antécédents digestifs ulcéreux. La stéatose hépatique est un effet indésirable retardé et insidieux. Des cas de pancréatite aiguë ou de perforation sur diverticulose colique peuvent survenir sous traitement corticoïde.
c. Risque infectieux
Les infections sont la conséquence d'une moindre résistance aux agents bactériens, viraux, parasitaires ou fongiques, induite par les corticoïdes. Ce risque est augmenté à partir de 20 mg/j d'équivalent prednisone et à des doses plus faibles en cas d'immunodépression liée à la maladie sous-jacente (polyarthrite rhumatoïde), aux thérapeutiques (immunosuppresseurs, biothérapies) ou aux états morbides associés. Il peut s'agir de la reviviscence d'une infection latente, « enclose » (tuberculose, anguillulose, toxoplasmose, herpès, zona, etc.) ou d'une surinfection, quelquefois due à un germe opportuniste. La sémiologie d'appel des surinfections est souvent pauvre : il faut en évoquer l'hypothèse devant toute fièvre isolée persistante. Comme les corticoïdes entraînent une hyperleucocytose à polynucléaires neutrophiles, cette perturbation biologique ne saurait constituer à elle seule un argument en faveur d'un processus septique.
d. Manifestations neuropsychiques
En plus de leur effet orexigène, les corticoïdes exercent une action insomniante et excitatrice chez certains patients. Aux posologies élevées, généralement supérieures à 40 mg/j d'équivalent prednisone, ils peuvent provoquer des troubles psychiatriques (dépression, délire, hallucinations, agitation maniaque) de survenue précoce.
e. Complications oculaires
La cataracte postérieure sous-capsulaire est une complication tardive, mais commune (> 10 %) des corticoïdes même à faible dose. Les glaucomes sont bien plus exceptionnels et se rencontreraient surtout sur un terrain prédisposé (diabète, myopie sévère, antécédent familial de glaucome). Une surveillance ophtalmologique est recommandée lors d'une corticothérapie prolongée, notamment chez le sujet âgé.
f. Complications liées à l'arrêt de la corticothérapie
Syndrome de sevrage
Il regroupe des symptômes non spécifiques de type nausées, fatigue, faiblesse, arthralgies, proches de ceux de l'insuffisance surrénalienne chez des patients ayant arrêté la corticothérapie et répondant normalement au test de l'axe hypothalamo-hypophyso-surrénalien. L'arrêt de la corticothérapie peut également induire un syndrome dépressif. Il est parfois difficile de distinguer ce syndrome de sevrage d'une authentique poussée de la maladie à l'arrêt de la cortisone.
Insuffisance surrénalienne
Elle survient lors de l'arrêt trop brutal d'une corticothérapie prolongée. Elle se manifeste par une asthénie intense, une hypotension, des nausées, diarrhée, douleurs abdominales, fièvre, myalgies, confusion et troubles psychiatriques, mais peut aussi être asymptomatique. Elle est rare (prévalence de 0,015 à 0,1 %) et se manifeste le plus souvent à partir d'une dose de 5 mg/j d'équivalent prednisone.
g. Complications particulières aux infiltrations
Les infiltrations de corticoïdes exposent à des effets généraux liés à la diffusion systémique du médicament. Certains sont particuliers à cette voie : flush (bouffée vasomotrice, céphalées) et réactions d'hypersensibilité immédiate (éruption, Sdème de Quincke, voire choc) - parfois dues à des conservateurs (sulfites) présents dans des préparations injectables.
Les infiltrations intra-articulaires de corticoïdes en suspension se compliquent rarement d'une arthrite aiguë microcristalline, qui se déclare dans les 24 heures suivant le geste et s'estompe en un à deux jours. Les arthrites septiques sont exceptionnelles (moins de 1 pour 10 000 infiltrations) quand on respecte les contre-indications et précautions d'asepsie. Leur délai d'apparition est plus long (> 24 h), l'analyse bactériologique du liquide synovial est impérative.
Des ruptures tendineuses et des atrophies cutanées localisées sont possibles après une infiltration.
En dehors des administrations à dose massive (bolus), les corticoïdes comportent peu de risques quand ils sont employés durant une période brève (7 à 10 jours au plus), sans toutefois mettre à l'abri de complications précoces liées à leurs effets diabétogène, immunodépresseur, digestif, ou minéralocorticoïde. Des manifestations psychiatriques et une hypertonie intraoculaire sont également possibles. Une corticothérapie courte n'impose pas de sevrage progressif.
Les modalités de prescription sont plus contraignantes lors d'une corticothérapie prolongée.
« Il faut utiliser les corticoïdes à la plus petite dose possible pendant le moins longtemps possible. »
a. Bilan préalable
Il vise à rechercher des affections susceptibles de se décompenser sous corticoïdes ou des facteurs prédisposant à leurs complications.
Tableau 30.2 : Bilan préalable à une corticothérapie prolongée.
| Examens | Biologie |
|---|---|
| Poids, IMC, TA Recherche de foyers infectieux (ORL, stomatologie, urinaire, etc.) Recherche d'antécédents digestifs et facteurs de risque cardiovasculaires (FDR CV) Électrocardiogramme (si FDR CV) IDR à la tuberculine ou test interféron Radiographie pulmonaire Ostéodensitométrie Radiographies du rachis si douleurs ou perte de taille > 3 cm (recherche fracture vertébrale) | Hémogramme Ionogramme sanguin Glycémie à jeun Bilan phosphocalcique, 25-OH-vitamines D2 + D3 Bilan lipidique Sérologies des hépatites Examen parasitologique des selles (séjour récent ou patient originaire d'une région tropicale) |
Les bolus cortisoniques sont utilisés dans certaines indications avec une hétérogénéité des pratiques, réservés à des pathologies sévères ou en poussée. Les effets indésirables sont généralement mineurs (flush, état d'excitation, troubles du sommeil, augmentation de la glycémie) mais il existe exceptionnellement des complications sévères essentiellement cardiovasculaires, étroitement liées au terrain sous-jacent.
c. Mesures adjuvantes
Elles essaient de prévenir ou limiter les complications attendues de la corticothérapie. Elles sont d'autant plus justifiées que la durée prévisible du traitement est supérieure à deux semaines et que la posologie de prednisone dépasse 15 mg par jour. Elles consistent principalement en :
d. Traitement anti-ostéoporotique
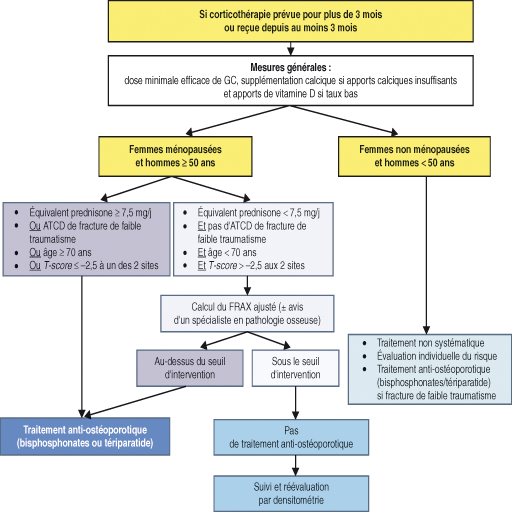
Il est indiqué selon les recommandations actuelles (fig. 30.1).
Fig. 30-1 : Actualisations 2014 des recommandations sur la prévention de l'ostéoporose cortico-induite.
Source : Briot K, Cortet B, Rouxa C, Fardet L, Abitbol V, Bacchetta J et al. Actualisation 2014 des recommandations sur la prévention et le traitement de l'ostéoporose cortico-induite. Rev Rhum 2014 ; 81 : 385-94.
| Surveillance clinique | Surveillance paraclinique |
|---|---|
| Prise de poids Tension artérielle Œdème des membres inférieurs Signes d'insuffisance cardiaque Examen cutané, musculaire Dépistage des infections | Bilan lipidique complet à 6 mois Ionogrammme sanguin à J15, 1 mois, puis tous les 3 mois Glycémie à J15, M1, puis tous les 3 mois HbA1C tous les 3 mois si diabète Dosage de la 25(OH) vitamines D2 + D3 Ostédensitométrie : 1 an après le début s'il n'y a pas eu de co-prescription de traitement anti-ostéoporotique, sinon en cas d'événements osseux Examen ophtalmologique et tonus oculaire en fonction des antécédents |
Les modalités d'arrêt de la corticothérapie prolongée de plus de trois mois à une posologie supérieure à 7,5 mg par jour d'équivalent prednisone ne sont pas clairement définies. Il existe peu d'études sur les stratégies de décroissance et d'arrêt de la corticothérapie et leur niveau de preuve est faible. Les schémas de décroissance posologique sont toujours assez superposables et systématiquement basés sur le double objectif d'éviter l'effet rebond évolutif de la maladie et d'éviter l'insuffisance surrénalienne.
Un exemple de stratégie de décroissance posologique peut être proposé ainsi :
Plus que le schéma strict de décroissance posologique, c'est la surveillance clinique qui est importante dans le but de dépister un rebond de la maladie ou la survenue d'une insuffisance surrénalienne. Il est également important de fournir une information au patient sur les signes d'insuffisance surrénale.
a. Principales indications
Les principales indications des infiltrations de corticoïdes sont les suivantes :
Les indications varient d'une spécialité à l'autre de sorte qu'il faut consulter le dictionnaire Vidal au préalable. Il est préférable d'utiliser des corticoïdes ayant l'AMM en intradurale pour les infiltrations épidurales compte tenu du risque de brèche méningée potentiel d'un tel geste.
b. Contre-indications
Les contre-indications sont essentiellement représentées par :
Certaines précautions doivent être prises lors de la prise d'anticoagulants ou antiagrégants plaquettaires.
c. Modalités pratiques
La pratique des infiltrations suppose le respect de certaines règles :
Les prostanoïdes (prostaglandines D2, E2, F2, prostacycline, thromboxane A2) sont des éicosanoïdes exerçant une action purement locale. Mais leur distribution quasi ubiquitaire leur permet d'intervenir dans de nombreux processus physiologiques et pathologiques.
Ils sont synthétisés à partir de l'acide arachidonique (lui-même issu des phospholipides membranaires) grâce à la cyclo-oxygénase (Cox), dont il existe deux isoenzymes :
Les anti-inflammatoires non stéroïdiens (AINS) non sélectifs diminuent la production des prostanoïdes en inhibant de façon plus ou moins sélective Cox-1 et Cox-2. Les AINS sélectif de la Cox-2 ou coxibs ont été conçus pour permettre une inhibition préférentielle de Cox-2.
Ce mécanisme d'action commun d'inhibition de la synthèse des prostanoïdes confère aux AINS leurs propriétés pharmacologiques, mais aussi leurs effets indésirables.
On peut classer les AINS selon leur famille chimique (tableau 30.4), leur demi-vie (tableau 30.5) ou selon leur spécificité anti-Cox. Sur ce dernier critère, on distingue quatre catégories d'AINS :
Tableau 30.4 : Principaux AINS commercialisés en France (formes orales destinées à l'adulte).
| Famille chimique | DCI | Spécialités (exemples) | Posologie quotidienne moyenne/maximale |
|---|---|---|---|
| Salicylés | Acide acétylsalicylique | Aspirine Upsa® | 2-3 g/6 g |
| Acétylsalicylate de lysine | Aspégic® | 2-3 g/6 g | |
| Carbasalate calcique | Solupsan® | 2-3 g/6 g | |
| Acide arylcarboxylique | Acide tiaprofénique* | Surgam® Flanid® | 300-400 mg/600 mg |
| Fénoprofène | Nalgésic® | 900 mg/1 500 mg | |
| Flurbiprofène | Cébutid®, Antadys® | 100 mg/300 mg | |
| Ibuprofène* | Brufen®, Advil®, etc | 1,2 g/2,4 g | |
| Kétoprofène* | Profénid®, Ketum® | 150-200 mg/200 mg | |
| Naproxène sodique* | Apranax® Naprosyne® | 550 mg/1 100 mg | |
| Nabumétone | Nabucox® | 1 g/2 g | |
| Étodolac | Lodine® | 200 mg/600 mg | |
| Diclofénac* | Voltarène® Flector® | 75-100 mg/150 mg | |
| Alminoprofène | Minalfène® | 600 mg/900 mg | |
| Acéclofénac | Cartrex® | 200 mg/200 mg | |
| Acides anthraniliques ou fénamates | Acide niflumique | Nifluril® | 750-1 000 mg/1 500 mg |
| Coxibs | Célécoxib | Celebrex® | 200 mg/400 mg |
| Étoricoxib | Arcoxia® | 30-60 mg/120 mg | |
| Oxicams | Méloxicam | Mobic® | 7,5 mg/15 mg |
| Piroxicam* | Feldène®, Brexin® | 10-20 mg/20 mg | |
| Tenoxicam | Tilcotil® | 10 mg/20 mg | |
| Indoliques | Indométacine* | Indocid® | 50-150 mg/200 mg |
| Sulindac | Arthrocine® | 200 mg/400 mg |
| Demi-vie de | DCI | Nom commercial |
|---|---|---|
| Demi-vie courte (< 6 heures) | Kétoprofène | Profénid® |
| Ibuprofène | Brufen® | |
| Furbiprofène | Cébutid® | |
| Acide niflumique | Nifluril® | |
| Acide tiaprofénique | Surgam® | |
| Alminoprofène | Minalfène® | |
| Diclofénac | Voltarène® | |
| Demi-vie intermédiaire | Sulindac | Arthrocine® |
| Naproxène Naprosyne® Naproxène sodique | Apranax® | |
| Étodolac | Lodine® | |
| Méloxicam | Mobic® | |
| Demi-vie longue (< 24 heures) | Piroxicam | Feldène® |
| Ténoxicam | Tilcotil® | |
| Piroxicam Β-cyclodextrine | Cycladol®, Brexin® | |
| Libération prolongée (exemples) | Indométacine | Chrono-Indocid 75® |
| Kétoprofène | Profénid LP® | |
| Dicolfénac | Voltarène LP® |
a. Action antipyrétique
Les AINS diminuent la fièvre quelle qu'en soit l'origine : infectieuse, inflammatoire ou néoplasique.
b. Action antalgique
Les AINS sont efficaces sur un large éventail de syndromes douloureux par excès de nociception. Les posologies employées pour une action antalgique peuvent rester faibles :
c. Action anti-inflammatoire
Cette action porte principalement sur la composante vasculaire de la réaction inflammatoire, responsable de la classique tétrade : Sdème, douleur, rougeur et chaleur. L'action anti-inflammatoire requiert généralement des posologies d'AINS plus élevées que celles nécessaires dans les autres variétés de douleurs ou dans la fièvre. Les indications sont les accès aigus microcristallins (goutte, chondrocalcinose), les pathologies abarticulaires, pathologies rachidiennes et radiculaires et des rhumatismes inflammatoires chroniques (polyarthrite rhumatoïde et spondyloarthrites surtout).
a. Voies générales
Ces voies comportent toutes les mêmes risques, auxquels s'ajoutent parfois des complications locales particulières :
b. Voies locales
Les applications de gel ou de pommades d'AINS peuvent suffire à soulager les douleurs liées à une entorse bénigne, une contusion, une tendinite, une arthrose de petites articulations. Ces formes exposent à des réactions d'hypersensibilité locales, voire d'effets indésirables du fait d'un faible passage systémique de l'AINS.
Tous les AINS exposent virtuellement aux mêmes complications. Mais l'incidence d'un effet indésirable donné dépend de la nature de l'AINS et souvent de sa posologie ainsi que du terrain du malade et des médicaments associés. Les facteurs physiopathologiques et pharmacologiques favorisant la survenue des accidents graves constituent les principales contre-indications et précautions d'emploi des AINS.
a. Effets indésirables digestifs
Il faut distinguer :
Les complications d'ulcères : hémorragie digestive, perforation, de survenue parfois précoce, ont une fréquence de 2 à 4 % patients-années avec les AINS classiques. Ces complications surviennent surtout lorsqu'il existe des facteurs de risque (encadré 30.1) Facteurs de risque de complications digestives graves sous AINS
). Ce risque est environ deux fois plus faible avec les coxibs qui perdent toutefois cet avantage quand le malade prend simultanément de l'aspirine à visée antithrombotique.
Les complications digestives intestinales : ulcérations du grêle, du côlon souvent méconnues avec parfois des complications (perforation, hémorragie, anémie). Il faut éviter les AINS en cas de maladie chronique inflammatoire de l'intestin. Les AINS favoriseraient les poussées de diverticulite chez les patients avec une diverticulose.
b. Complications allergiques
Les allergies cutanées se manifestent par de simples éruptions urticariennes jusqu'à de possibles dermatoses bulleuses graves telles que le syndrome de Stevens-Johnson et le syndrome de Lyell. Toute manifestation cutanée sous AINS doit conduire à l'arrêt immédiat du traitement.
Les AINS sont aussi responsables de bronchospasme, ils sont d'ailleurs contre-indiqués chez les patients aux antécédents d'asthme.
c. Complications rénales
Les plus communes sont précoces, dose-dépendantes et consécutives à l'inhibition des Cox rénales.
Insuffisance rénale aiguë fonctionnelle
Elle survient volontiers chez les patients âgés ou en situation d'hypovolémie.
Les facteurs de risque sont :
HTA par rétention hydrosodée
Il est nécessaire de surveiller la TA dans un traitement prolongé.
Insuffisance rénale chronique
L'insuffisance rénale chronique par néphropathie tubulo-interstitielle chronique pour les traitements AINS au long cours. Il est nécessaire de surveiller le débit de filtration glomérulaire dans les traitements prolongés.
d. Complications cardiovasculaires
Ce sont les études sur les coxibs qui ont apporté un éclairage particulier sur les complications cardiovasculaires des AINS. Il faut retenir que globalement tous les AINS peuvent être potentiellement responsables d'effets secondaires cardiovasculaires de type hypertension artérielle, décompensation d'une insuffisance cardiaque, thrombose coronarienne ou accident vasculaire cérébral. Néanmoins, il ressort de l'analyse de la littérature que ce sont surtout les coxibs, par leur effet spécifiquement inhibiteur de la Cox-2, qui sont le plus responsables de ces effets cardiovasculaires. Ceci a conduit au retrait du rofécoxib et à la restriction d'utilisation du célécoxib.
Risque thrombotique artériel
Les effets thrombotiques (infarctus du myocarde et accident vasculaire cérébral) des inhibiteurs de la Cox-2 sont faibles (3 - à 4 événements pour 1 000 patients-année), ce risque est néanmoins confirmé dans de nombreuses études. Cependant tous les AINS, surtout utilisés à forte dose, peuvent être responsables de thrombose artérielle, avec un risque plus important pour les coxibs et le diclofénac et à un moindre degré l'ibuprofène selon les données des méta-analyses des essais randomisés. Avec le naproxène, ce risque semble moins élevé.
Les données actuelles font penser que ce risque est existant même avec une prescription de courte durée.
Ce qu'il faut retenir :
Insuffisance cardiaque
L'insuffisance cardiaque associée aux AINS est plus probable chez les patients ayant des antécédents de cardiopathie de quelque forme que ce soit. L'utilisation des AINS chez les patients âgés prenant des diurétiques est associée à un risque deux fois plus élevé d'hospitalisation pour insuffisance cardiaque.
Risque d'accident thromboembolique
La prescription d'AINS semble associée à une augmentation du risque relatif d'accidents thromboemboliques (thromboses veineuses profondes et embolies pulmonaires).
e. Complications gynéco-obstétricales
En inhibant la Cox-2, les AINS exercent une activité tocolytique. Ils exposent le fStus à une fermeture prématurée du canal artériel et à une insuffisance rénale à partir du sixième mois de grossesse. Ils sont éventuellement responsables d'une diminution de la fertilité mais par contre ne diminuent pas l'efficacité des dispositifs intra-utérins comme il est communément admis à tort.
f. Divers
Les AINS provoquent parfois des troubles neurosensoriels (céphalées, vertiges, acouphènes, etc.). Les cytopénies sanguines sont rares, de même que les hépatites à expression clinique.
Elle doit prendre en compte l'indication, le terrain, les comorbidités et les médicaments en cours. Le recours aux AINS ne s'impose en pratique que lors des rhumatismes inflammatoires, les spondyloarthrites surtout. Dans tous les autres domaines d'indications potentielles, les AINS apparaissent comme une alternative aux autres analgésiques lorsque ceux-ci sont inefficaces, contre-indiqués ou mal tolérés. Le paracétamol reste à cet égard l'antalgique de première intention dans la plupart des syndromes douloureux d'intensité modérée, notamment chez le sujet âgé. De même, il est souvent préférable d'employer un corticoïde à faible dose par voie orale dans la polyarthrite rhumatoïde chez un patient à risque digestif ou rénal vis-à-vis des AINS.
En cas d'échec d'un AINS aux posologies recommandées, il convient d'essayer une autre molécule en raison de la variabilité individuelle de réponse à un AINS donné. En toute hypothèse, il faut employer la dose minimale utile, en commençant par des posologies moyennes, voire faibles, en particulier dans les rhumatismes dégénératifs et chez le sujet âgé puisque les principaux effets indésirables des AINS sont dose-dépendants. S'agissant de médicaments purement symptomatiques, le traitement doit être interrompu pendant les périodes de rémission.
En dépit de leurs similitudes pharmacologiques, les AINS n'ont pas tous les mêmes indications. Cela tient à des différences dans leur rapport bénéfice/risque et dans les essais cliniques menés en vue de l'obtention de leur AMM. Il est donc nécessaire de consulter le dictionnaire Vidal pour connaître le libellé exact des indications reconnues à chaque spécialité. Il existe schématiquement trois types d'AINS :
a. Dose et durée minimales
Il est possible de limiter la posologie des AINS et, par conséquent, leur toxicité, en leur adjoignant du paracétamol ou/et un opioïde.
b. Adaptation aux facteurs de risque digestifs et cardiovasculaire
Il est nécessaire pour toute prescription de tenir compte des facteurs de risque digestifs et cardiovasculaire. Chez les patients à risque digestif, la prescription d'AINS doit être associée à un inhibiteur de la pompe à protons ou une prostaglandine de synthèse (misoprostol). Un guide peut être proposé (tableau 30.6).
Tableau 30.6 : Guide prescription des AINS en fonction des facteurs de risque digestifs et cardiovasculaires.
| Pas de risque GI 0 facteur de risque | Risque gastro-intestinal faible 1 à 2 facteur(s) de risque | Risque gastro-intestinal modéré 3 ou + facteurs de risque ou prise AAS | Risque gastro-intestinal élevé Complications gastro-intestinales antérieures sérieuses | |
|---|---|---|---|---|
| Absence de risque cardiovasculaire | AINS | AINS + IPP ou M ou coxibs | Seulement si nécessaire : coxib + IPP ou M | Tous les AINS doivent être évités |
| Présence de risque cardiovasculaire (hypertension, hyperlipidémie, diabète, tabagisme, artériopathie périphérique) Patients sous AAS | AINS IPP ou M si AAS Utilisation courte Éviter coxibs et diclofénac | AINS + IPP ou M Utilisation courte Éviter coxibs et diclofénac | Seulement si nécessaire : AINS + IPP ou M Utilisation courte Éviter coxibs et diclofénac | Tous les AINS doivent être évités |
| Antécédent d'AVC Coronaropathie Insuffisance cardiaque (classe NYHA II à IV) | Seulement si nécessaire : AINS + IPP ou M + AAS Utilisation courte Contre-indication des coxibs et diclofénac | Seulement si nécessaire : AINS + IPP ou M + AAS Utilisation courte Contre-indication des coxibs et diclofénac | Tous les AINS doivent être évités | Tous les AINS doivent être évités |
| Classe thérapeutique | Interactions |
|---|---|
| AINS | Ne pas associer deux AINS, y compris l'aspirine à dose anti-inflammatoire |
| Anticoagulant oral | Majoration du risque hémorragique - piroxicam et aspirine à dose anti-inflammatoire : association contre-indiquée - autres AINS : association déconseillée. Quand cette association est indispensable, elle nécessite une surveillance clinique étroite, voire biologique |
| Antiagrégant plaquettaire (y compris aspirine à dose antiagrégante) | Majoration du risque d'hémorragie digestive Les patients sous aspirine à dose antiagrégante plaquettaire doivent être avertis des risques de l'automédication avec l'aspirine ou un autre AINS |
| Antidépresseur inhibiteur sélectif de la recapture de la sérotonine (ISRS) | Majoration du risque d'hémorragie digestive |
| Inhibiteur de l'enzyme de conversion (IEC) Diurétique, antagoniste des récepteurs de l'angiotensine II (ARA II) | Risque d'insuffisance rénale aiguë chez le malade à risque (sujet âgé et/ou déshydraté) |
| Corticothérapie | Majoration du risque d'ulcération et d'hémorragie gastro-intestinale |
| Médicaments susceptibles de favoriser une hyperkaliémie (IEC, ARA II, héparines, ciclosporine, tacrolimus et triméthoprime en particulier diurétiques hyperkaliémiants, notamment lorsqu'ils sont associés entre eux ou avec des sels de potassium) | |
Une utilisation prolongée d'AINS ne se conçoit pas sans une surveillance régulière, clinique et biologique :
En résumé, la prescription d'un AINS par voie générale se conçoit seulement en l'absence d'alternative thérapeutique plus sûre, après une estimation personnalisée du rapport bénéfice/risque, en respectant scrupuleusement ses indications, contre-indications et précautions d'emploi. La posologie et la durée du traitement seront adaptées à chaque patient, en se limitant au minimum nécessaire.
