Lésions péri-articulaires et ligamentaires du genou, de la cheville et de l'épaule
![]() Ce chapitre traite des principales lésions péri-articulaires non traumatiques touchant l’épaule, le genou et la cheville en insistant sur les tendinopathies et les bursopathies. Les lésions traumatiques, dont la luxation d’épaule ou l’entorse de cheville, ne seront pas abordées dans ce chapitre car traitées dans le référentiel d’orthopédie.
Ce chapitre traite des principales lésions péri-articulaires non traumatiques touchant l’épaule, le genou et la cheville en insistant sur les tendinopathies et les bursopathies. Les lésions traumatiques, dont la luxation d’épaule ou l’entorse de cheville, ne seront pas abordées dans ce chapitre car traitées dans le référentiel d’orthopédie.
![]() Les tendinopathies sont une cause fréquente de douleurs des membres. Hormis pour les tendinopathies calcifiantes, elles sont d’origine mécanique et favorisées par des facteurs dits intrinsèques ou extrinsèques :
Les tendinopathies sont une cause fréquente de douleurs des membres. Hormis pour les tendinopathies calcifiantes, elles sont d’origine mécanique et favorisées par des facteurs dits intrinsèques ou extrinsèques :
La conjonction de ces deux types de facteurs va conduire au développement de lésions tendineuses d’origine traumatique ou microtraumatique. Il peut ensuite apparaître une phase chronique au cours de laquelle des processus de réparation vont se mettre en place
![]() Le diagnostic d’une tendinopathie est clinique (+++). L’interrogatoire recherche des fac-teurs favorisants : gestes répétitifs sportifs ou professionnels ou gestes traumatiques. La douleur est mécanique avec parfois quelques atypies surtout à la phase initiale (douleur incomplètement soulagée au repos ou douleurs nocturnes lors des mouvements, très fréquent pour l’épaule).
Le diagnostic d’une tendinopathie est clinique (+++). L’interrogatoire recherche des fac-teurs favorisants : gestes répétitifs sportifs ou professionnels ou gestes traumatiques. La douleur est mécanique avec parfois quelques atypies surtout à la phase initiale (douleur incomplètement soulagée au repos ou douleurs nocturnes lors des mouvements, très fréquent pour l’épaule).
L’examen physique repose sur une triade :
À l'inverse, la mobilisation douce de l'articulation est indolore.
La radiographie standard de l’articulation douloureuse permet de rechercher un facteur favorisant, une calcification tendineuse ou un diagnostic différentiel (cause osseuse ou articulaire).![]() Les autres examens d’imagerie ne sont habituellement pas nécessaires en première intention et ne sont à réaliser qu’en cas de doute diagnostique ou de résistance au traitement médical :
Les autres examens d’imagerie ne sont habituellement pas nécessaires en première intention et ne sont à réaliser qu’en cas de doute diagnostique ou de résistance au traitement médical :
Les bourses séreuses permettent de faciliter le glissement des structures les unes sur les autres. Dans l’appareil locomoteur, les bourses permettent une interface entre l’os et un tendon, un muscle ou même la peau. Elles peuvent être le siège d’une pathologie mécanique, inflammatoire (microcristalline, rhumatisme inflammatoire) ou infectieuse. Toutes ces pathologies sont regroupées sous le terme de bursopathies ; les bursopathies superficielles (coude, genou) sont aussi dénommées « hygroma ». La localisation superficielle des bourses prépatellaire et olécrânienne les exposent à un risque d’infection (exposition aux traumatismes, plaies en regard).![]() Une bursopathie va se manifester par une douleur en regard de la bourse séreuse et un gonflement plus ou moins visible selon la localisation et son importance.
Une bursopathie va se manifester par une douleur en regard de la bourse séreuse et un gonflement plus ou moins visible selon la localisation et son importance.
L’examen clinique s’efforcera d’éliminer des signes en faveur d’une cause infectieuse, qui fait la gravité de ces pathologies et nécessitera la mise en place d’une antibiothérapie (fig. 30.1) :
Fig. 30.1.![]() Aspect de bursite septique se manifestant par un gonflement superficiel de la face antérieure du genou.
Aspect de bursite septique se manifestant par un gonflement superficiel de la face antérieure du genou.
On note une rougeur intense avec une collection sous-cutanée. À noter qu’il n’existe pas de gonflement du cul-de-sac sous-quadricipital n’allant donc pas en faveur d’un épanchement intra-articulaire.
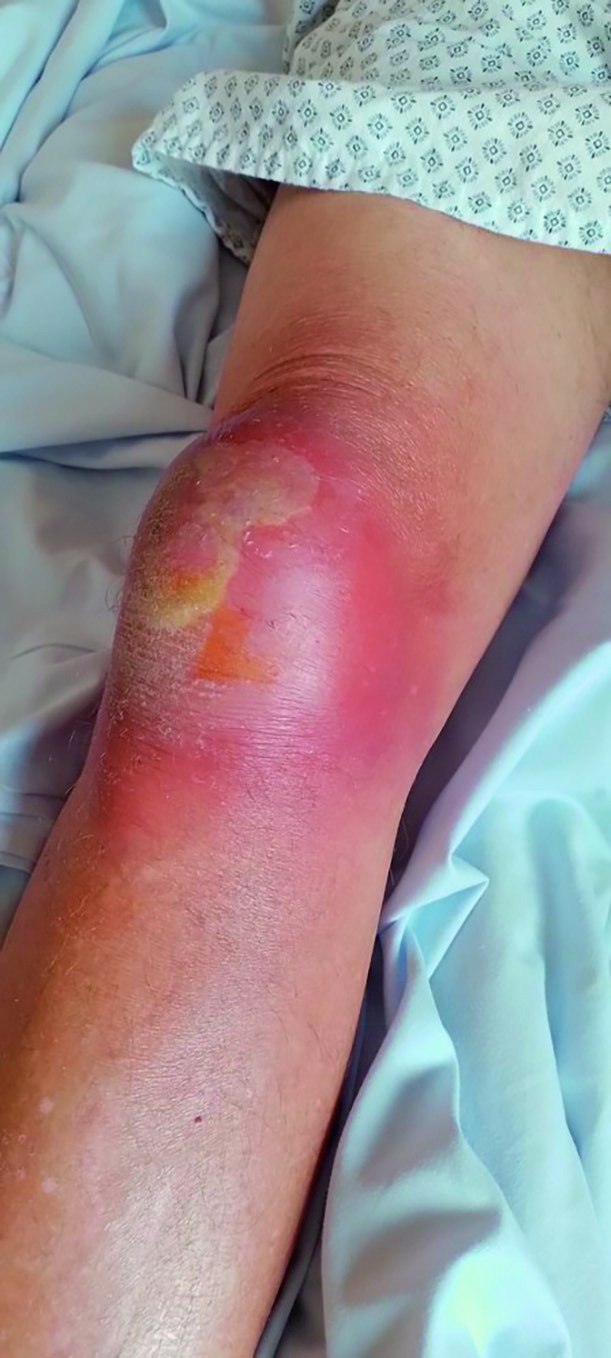
![]() Des examens d’imagerie tels que l’échographie sont parfois nécessaires pour confirmer le diagnostic lorsqu’il existe un doute avec une arthrite. La ponction de la bourse n’est pas systématique car les germes responsables des bursites septiques sont dans 95 % des cas les staphylocoques et streptocoques. Elle peut être utile en cas de doute diagnostique ou pour rechercher un diagnostic différentiel (origine microcristalline).
Des examens d’imagerie tels que l’échographie sont parfois nécessaires pour confirmer le diagnostic lorsqu’il existe un doute avec une arthrite. La ponction de la bourse n’est pas systématique car les germes responsables des bursites septiques sont dans 95 % des cas les staphylocoques et streptocoques. Elle peut être utile en cas de doute diagnostique ou pour rechercher un diagnostic différentiel (origine microcristalline).![]() Le traitement des bursopathies est étiologique et dépend de leur cause mécanique, inflammatoire ou infectieuse.
Le traitement des bursopathies est étiologique et dépend de leur cause mécanique, inflammatoire ou infectieuse.
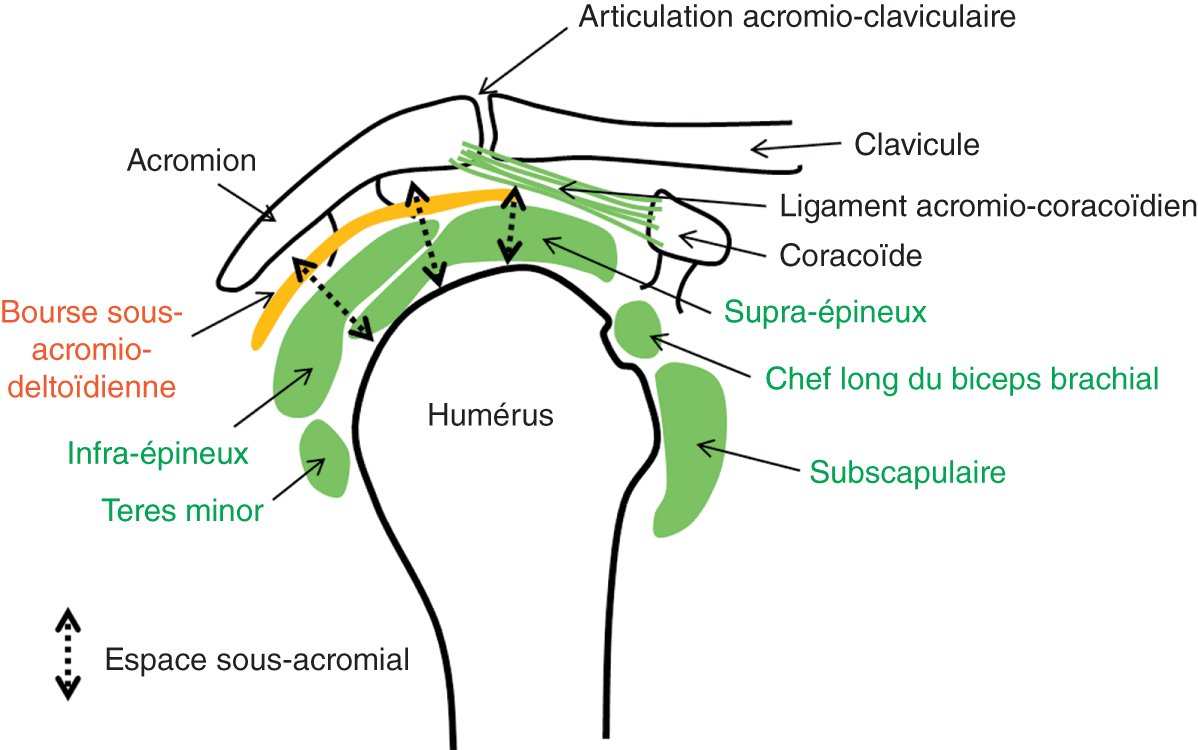
![]() Certains repères anatomiques sont importants pour bien comprendre la pathologie (fig. 30.2) :
Certains repères anatomiques sont importants pour bien comprendre la pathologie (fig. 30.2) :
Fig. 30.2.![]() Schéma synthétique de l’épaule montrant l’espace sous-acromial et les tendons de la coiffe des rotateurs.
Schéma synthétique de l’épaule montrant l’espace sous-acromial et les tendons de la coiffe des rotateurs.
La bourse sous-acromio-deltoïdienne située entre les tendons et la voûte sous-acromiale permet le glissement des structures.
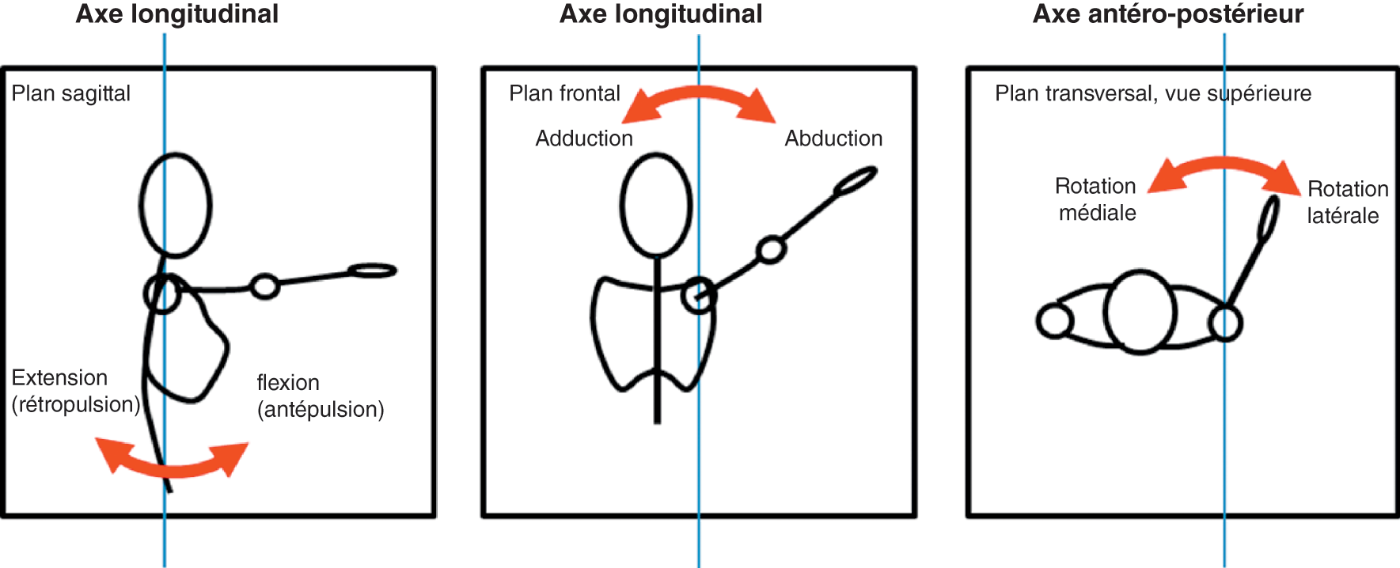
![]() Certaines notions de biomécanique sont importantes pour bien comprendre la pathologie (fig. 30.3). L’épaule est l’articulation la plus mobile du corps humain avec une mobilité possible dans les trois axes. Il s’agit en fait d’un complexe composé de trois articulations principales permettant les amplitudes complètes (glénohumérale, acromioclaviculaire, sternoclaviculaire) et deux espacements de glissement sous-acromial et scapulo-thoracique.
Certaines notions de biomécanique sont importantes pour bien comprendre la pathologie (fig. 30.3). L’épaule est l’articulation la plus mobile du corps humain avec une mobilité possible dans les trois axes. Il s’agit en fait d’un complexe composé de trois articulations principales permettant les amplitudes complètes (glénohumérale, acromioclaviculaire, sternoclaviculaire) et deux espacements de glissement sous-acromial et scapulo-thoracique.
On définit les mobilités dans le plan sagittal (flexion et extension pour les mouvements du membre supérieur et/ou antépulsion et rétropulsion pour les mouvements du moignon de l’épaule), le plan frontal (abduction et adduction) et le plan transversal (rotation latérale et médiale).
En clinique, on préfère la mesure de l’élévation antérieure, qui se fait naturellement dans le plan de la scapula orientée à environ 30° vers l’avant, aux mesures de la flexion ou de l’abduction.
Fig. 30.3. ![]() Biomécanique de l’épaule. Évaluation de la mobilité de l’épaule dans les trois plans de l’espace.
Biomécanique de l’épaule. Évaluation de la mobilité de l’épaule dans les trois plans de l’espace.
![]() L’approche diagnostique d’une épaule douloureuse doit passer par un interrogatoire et un examen clinique rigoureux et structuré qui permettra dans la majorité des cas d’aboutir à une suspicion diagnostique forte et d’orienter vers une prise en charge adaptée ou la prescription d’examens complémentaires.
L’approche diagnostique d’une épaule douloureuse doit passer par un interrogatoire et un examen clinique rigoureux et structuré qui permettra dans la majorité des cas d’aboutir à une suspicion diagnostique forte et d’orienter vers une prise en charge adaptée ou la prescription d’examens complémentaires.
L'examen clinique sera structuré en quatre phases :
À l’issue de cette première partie de l’examen clinique, s’il n’existe pas d’argument pour une atteinte articulaire ou capsulaire (limitation active et passive des amplitudes articu-laires), on peut poursuivre avec des manœuvres dédiées à la recherche d’un origine péri-articulaire
![]() On distingue les manœuvres recherchant un conflit sous-acromial (tableau 30.1) et le testing des tendons de la coiffe des rotateurs et de la longue portion du biceps brachial (tableau 30.2).
On distingue les manœuvres recherchant un conflit sous-acromial (tableau 30.1) et le testing des tendons de la coiffe des rotateurs et de la longue portion du biceps brachial (tableau 30.2).
Attention, ces manœuvres ne sont pas du tout spécifiques prises de manière individuelle ; c’est l’ensemble du tableau clinique qui permet de les interpréter (cf. infra fig. 30.7).
La faiblesse en contraction contre résistance est en faveur d’une rupture tendineuse, alors qu’une douleur évoque une tendinopathie.
Les manœuvres peuvent donc être :
Tableau 30.1 : ![]() Manœuvres cliniques de l’épaule : recherche d’un conflit sous-acromial.
Manœuvres cliniques de l’épaule : recherche d’un conflit sous-acromial.
| Nom de la manœuvre | Position de départ | Description de la manœuvre | Commentaires |
|---|---|---|---|
| Yocum | Le malade place sa main à plat sur l’épaule opposée saine, coude fléchi à 90° | Le malade décolle son coude du thorax contre résistance | Manœuvre très peu spécifique |
| Neer | L’examinateur bloque la scapula par un appui sur le moignon de l’épaule | Élévation passive du membre supérieur en rotation médiale et antépulsion dans l’axe de la scapula | Manœuvre peu spécifique |
| Hawkins | Rotation médiale avec l’épaule à 90° de flexion, avant-bras fléchi à 90° | Rotation médiale passive | Manœuvre peu spécifique |
Tableau 30.2 : ![]() Manœuvres cliniques de l’épaule : testing des tendons de la coiffe des rotateurs.
Manœuvres cliniques de l’épaule : testing des tendons de la coiffe des rotateurs.
| Nom de la manœuvre | Position de départ | Description de la manœuvre | Commentaires |
|---|---|---|---|
| Jobe Supra-épineux |
Bras à 90° d’élévation antérieure dans le plan scapulaire, rotation médiale (pouce tourné vers le sol) | Abduction contre résistance | |
| Patte Infra-épineux |
Bras coude au corps, avant-bras fléchi à 90° | Rotation latérale contre résistance | La position RE2 ou manœuvre de Patte (abduction de l’épaule à 90°) teste la force du teres minor |
| Gerber Subscapulaire |
Rotation médiale main dans le dos, coude fléchi à 90° | Décoller la main du dos | Ce test est peu spécifique car mettre la main dans le dos est douloureux quelle que soit la pathologie |
| Belly press test Subscapulaire |
Rotation médiale main sur le ventre, coude fléchi à 90° | Plaquer la main sur le ventre contre résistance | Manœuvre à préférer pour le subscapulaire |
| Palm up test Biceps brachial |
Bras à 90° d’antépulsion en rotation latérale | Flexion avant-bras sur le bras, épaule contre résistance | Permet de palper le corps musculaire du biceps qui va bomber en cas de rupture du chef long (signe de Popeye) |
![]() La radiographie standard reste l’examen de référence et doit être faite de manière systématique avant la réalisation de tout autre examen complémentaire (échographie, IRM, arthroscanner).
La radiographie standard reste l’examen de référence et doit être faite de manière systématique avant la réalisation de tout autre examen complémentaire (échographie, IRM, arthroscanner).
Elle comporte de manière systématique une incidence de face et un faux profil de Lamy (ou profil de coiffe).
Elle peut être complétée en fonction de la pathologie par des clichés de face en rotation neutre, latérale et médiale (pathologie de la coiffe des rotateurs, recherche d’une calcification tendineuse) ou un cliché acromioclaviculaire.
La stratégie d’utilisation des examens complémentaires et leurs résultats en fonction des pathologies sont résumés dans le tableau 30.3.
Tableau 30.3 : ![]()
![]()
![]() Indications des examens complémentaires en fonction des pathologies et résultats.
Indications des examens complémentaires en fonction des pathologies et résultats.
| Capsulite | Résorption de calcification | Arthrite aiguë | Rupture de la coiffe des rotateurs | Tendinopathie de la coiffe des rotateurs | |
|---|---|---|---|---|---|
| Radiographie standard | |||||
| Indications | Première intention | Première intention | Première intention | Première intention | Première intention |
| Résultats attendus | Normale | Présence d’une calcification floue | Chondrocalcinose | Signes indirects : ascension de la tête humérale | Normale |
| Échographie | |||||
| Indications | Pas d’intérêt | Deuxième intention | Première intention | Première intention | Deuxième intention (après 6 semaines d’évolution) |
| Résultats attendus | Bursite, calcification hétérogène au sein du tendon | Visualisation d’un épanchement dans l’articulation | Confirmation de la rupture de la coiffe : interruption des fibres tendineuses. Épanchement bursal associé | Épaississement des tendons, aspect hypoéchogène et désorganisé. Épanchement bursal associé | |
| IRM | |||||
| Indications | Rarement utile, uniquement en cas de doute diagnostique | Pas d’intérêt | Deuxième intention | Deuxième intention, si projet chirurgical | Troisième intention, sauf dans le cas de maladie professionnelle |
| Résultats attendus | Visualisation d’un épanchement dans l’articulation. Œdème osseux sous-chondral, synovite | ||||
![]() Les principales causes sont classées en fonction du tableau clinique.
Les principales causes sont classées en fonction du tableau clinique.
Ce tableau correspond à l’apparition brutale d’une douleur d’épaule avec impossibilité de mobilisation active ou passive.
Dans ce cas, l’examen clinique est limité ; on recherche à l’inspection une tuméfaction évocatrice d’une bursite ou d’une arthrite, des signes inflammatoires locaux. La palpation douce recherchera un point douloureux en n’oubliant pas la palpation des articulations acromioclaviculaire et sternoclaviculaire.
Les deux étiologies à évoquer en priorité sont une résorption aiguë de calcification de la coiffe des rotateurs ou une arthrite aiguë (infectieuse ou microcristalline principalement).
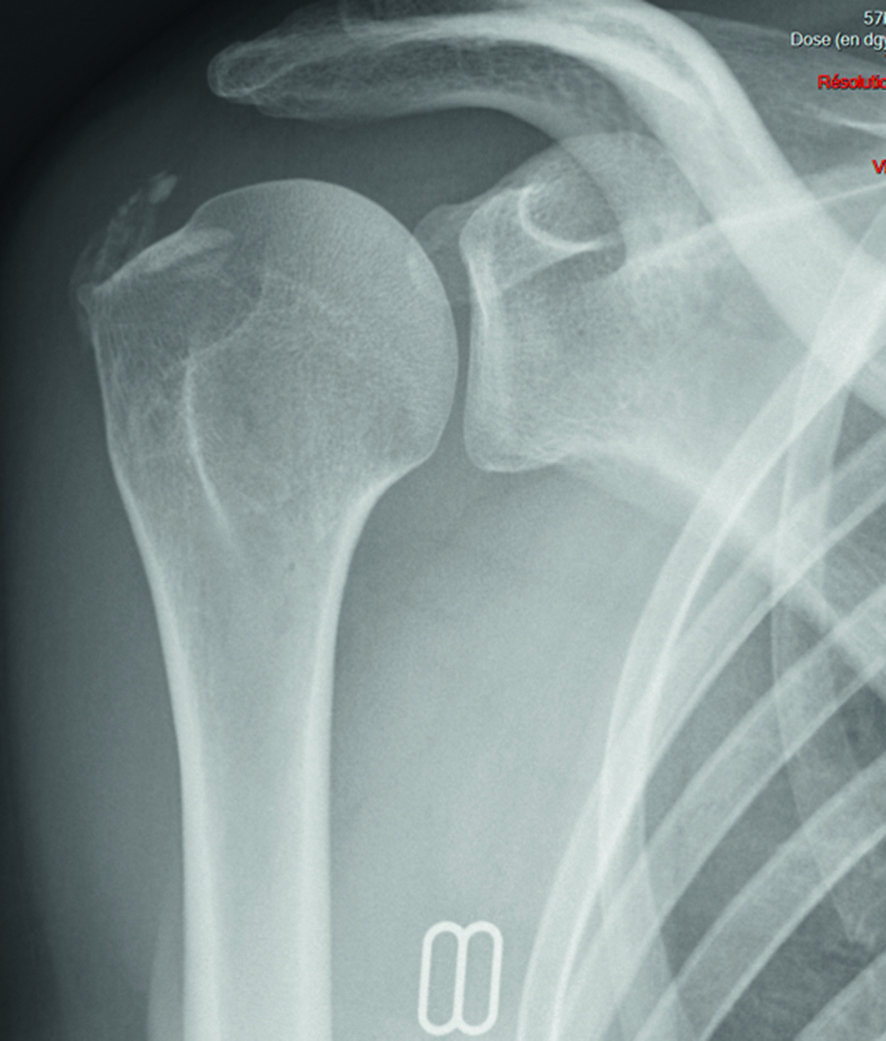
Résorption de calcification
Le terrain est le plus souvent celui d’une femme de 30 à 50 ans. Le début est généralement très brutal. L’examen clinique est quasiment impossible, toute mobilisation active ou passive de l’épaule étant très douloureuse. Une fièvre modérée est possible, de même que l’existence d’un syndrome inflammatoire biologique avec polynucléose.
L’examen radiographique des épaules retrouve les calcifications (fig. 30.4). Lors d’une crise hyperalgique, la calcification devient hétérogène, mal limitée et elle peut migrer plus ou moins complètement dans la bourse sous-acromio-deltoïdienne.
Le diagnostic repose sur la clinique associée à une radiographie évocatrice. Une échographie peut être demandée en complément et mettre en évidence une bursite associée à un aspect hétérogène de la calcification associé de manière habituelle à un signe doppler péricalcique.
![]() Le traitement comporte la prescription d’un glaçage, d’antalgiques et d’anti-inflammatoires non stéroïdiens (AINS) ; l’injection de corticoïdes dans la bourse est en général très efficace en cas de résistance au traitement de première intention.
Le traitement comporte la prescription d’un glaçage, d’antalgiques et d’anti-inflammatoires non stéroïdiens (AINS) ; l’injection de corticoïdes dans la bourse est en général très efficace en cas de résistance au traitement de première intention.
Fig. 30.4. ![]() Aspect de résorption aiguë de calcification d’épaule.Aspect flou et fragmenté de la calcification avec passage de calcium dans la bourse sous-acromio-deltoïdienne.
Aspect de résorption aiguë de calcification d’épaule.Aspect flou et fragmenté de la calcification avec passage de calcium dans la bourse sous-acromio-deltoïdienne.
Arthrite aiguë
![]() Une arthrite aiguë glénohumérale, acromioclaviculaire ou sternoclaviculaire peut se manifester sous la forme d’une épaule aiguë hyperalgique.
Une arthrite aiguë glénohumérale, acromioclaviculaire ou sternoclaviculaire peut se manifester sous la forme d’une épaule aiguë hyperalgique.
Les causes sont infectieuses, microcristallines ou inflammatoires. L’inspection et la palpation recherchent un épanchement articulaire qui peut être difficile à mettre en évidence quand il est glénohuméral.
La radiographie standard reste indispensable dans ce contexte pour évoquer les diagnostics différentiels (tendinopathie calcifiante) et étiologiques (dépôts de microcristaux ; fig. 30.5). La présence d’un épanchement n’est généralement pas visible sur les radiographies standards.
L’échographie permet de confirmer le diagnostic d’épanchement et de guider la ponction.
Fig. 30.5. ![]() Dépôts de cristaux à la surface du cartilage de la tête humérale caractéristique de chondrocalcinose.
Dépôts de cristaux à la surface du cartilage de la tête humérale caractéristique de chondrocalcinose.
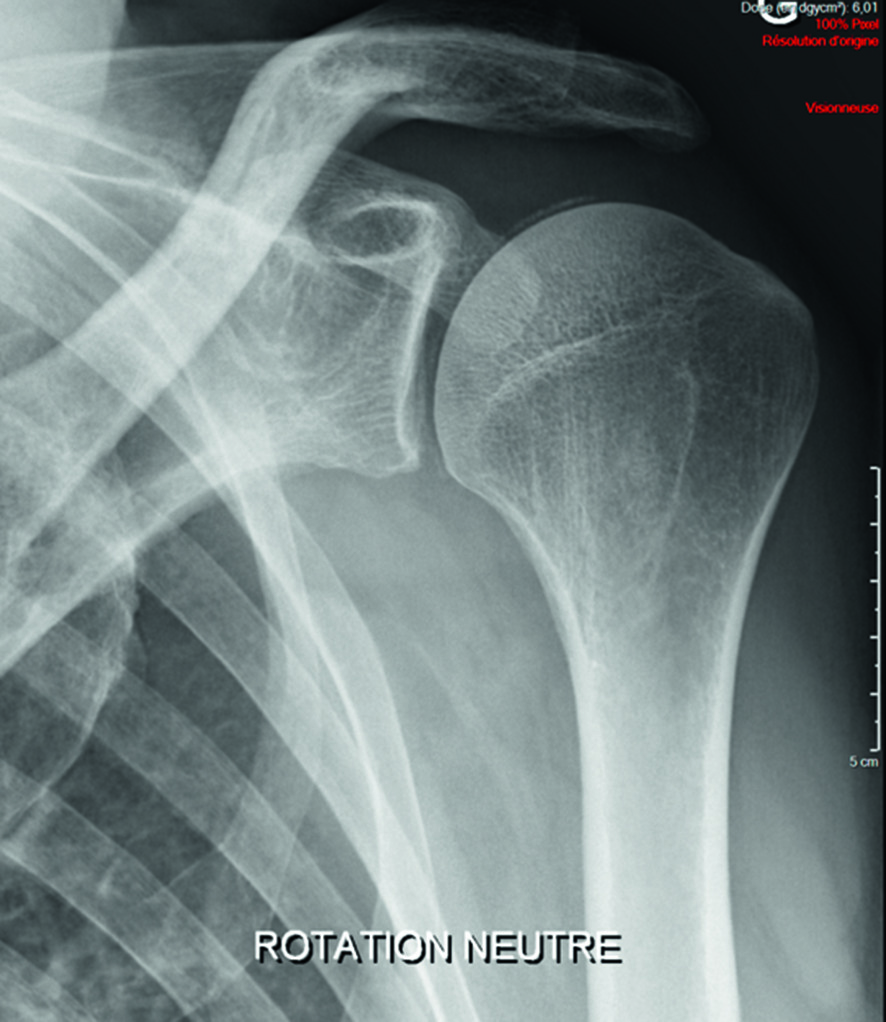
![]() Les diagnostics différentiels des épaules aiguës hyperalgiques sont le syndrome de Parsonage-Turner — névralgie amyotrophiante de l’épaule caractérisée par une douleur violente d’apparition brutale de l’épaule, suivie d’une paralysie et d’une amyotrophie de répartition inégale, touchant les muscles de la ceinture scapulaire dont l’innervation dépend essentiellement du plexus brachial — et les névralgies cervicobrachiales. Dans ce cas, la mobilisation douce de l’épaule reste possible en passif car les structures articulaires et péri-articulaires ne sont pas pathologiques.
Les diagnostics différentiels des épaules aiguës hyperalgiques sont le syndrome de Parsonage-Turner — névralgie amyotrophiante de l’épaule caractérisée par une douleur violente d’apparition brutale de l’épaule, suivie d’une paralysie et d’une amyotrophie de répartition inégale, touchant les muscles de la ceinture scapulaire dont l’innervation dépend essentiellement du plexus brachial — et les névralgies cervicobrachiales. Dans ce cas, la mobilisation douce de l’épaule reste possible en passif car les structures articulaires et péri-articulaires ne sont pas pathologiques.
![]() La démarche diagnostique face à une épaule douloureuse chronique est résumée infra dans la figure 30.7. Le premier temps sera l’évaluation des mobilités actives et passives de l’épaule à la recherche d’une capsulite rétractile. Ensuite, l’examen recherchera des arguments pour une tendinopathie ou une rupture de la coiffe des rotateurs.
La démarche diagnostique face à une épaule douloureuse chronique est résumée infra dans la figure 30.7. Le premier temps sera l’évaluation des mobilités actives et passives de l’épaule à la recherche d’une capsulite rétractile. Ensuite, l’examen recherchera des arguments pour une tendinopathie ou une rupture de la coiffe des rotateurs.
Épaule enraidie : limitation des amplitudes actives et passives : capsulite rétractile et omarthrose
La présence d’une limitation active et passive des amplitudes articulaires dans un contexte de douleurs chroniques va faire évoquer une atteinte capsulaire ou en diagnostic différentiel une arthropathie glénohumérale (omarthrose).
Capsulite rétractile
Le diagnostic de capsulite repose sur la clinique et la normalité de la radiographie standard. Il s’agit d’une rétraction capsulaire de l’épaule.
Elle peut être primitive ou secondaire à un épisode douloureux de la région scapulaire (tendinopathie aiguë ou chronique, un traumatisme…). Elle est considérée comme faisant partie du grand cadre des syndromes douloureux régionaux complexes (anciennement algoneurodystrophies) (cf. item 199 au chapitre 20).
Le diagnostic est suspecté par l’examen clinique retrouvant une limitation passive de l’articulation particulièrement en RE1 (rotation externe en position 1) souvent nulle. L’élévation antérieure dépasse difficilement le plan horizontal des épaules (90°), la RI (rotation interne) est classiquement à main-fesse. Il existe également un glissement précoce de la scapula sur le gril thoracique survenant avant 90° d’élévation. Ce signe est important dans la phase de début où l’évaluation des autres amplitudes est difficile du fait des douleurs.
L’interligne articulaire glénohuméral est normal sur les clichés radiographiques, faisant ainsi la différence avec une arthrose de l’épaule
![]() L’échographie n’a pas d’intérêt et l’IRM est à réserver en cas de doute diagnostique.
L’échographie n’a pas d’intérêt et l’IRM est à réserver en cas de doute diagnostique.
Son traitement repose essentiellement sur la rééducation et les infiltrations intra-articulaires de corticoïdes qui présentent un effet antalgique. Certains proposent des capsulodistensions de l’épaule et mobilisation sous anesthésie, suivies immédiatement par une rééducation plus intense pour gagner plus rapidement en amplitude articulaire. L’évaluation est lente mais favorable en 18 à 24 mois.
Omarthrose
![]() L’omarthrose est le diagnostic différentiel de la capsulite. La plupart du temps, elle est secondaire à une rupture de la coiffe des rotateurs avec ascension de la tête humérale (omarthrose dite excentrée dans le plan frontal).
L’omarthrose est le diagnostic différentiel de la capsulite. La plupart du temps, elle est secondaire à une rupture de la coiffe des rotateurs avec ascension de la tête humérale (omarthrose dite excentrée dans le plan frontal).
On note des signes radiographiques d’arthrose associant pincement articulaire, condensation, ostéophytose qui peuvent cependant être tardifs (fig. 30.6) (cf. aussi item 129 au chapitre 8).
Fig. 30.6. :![]() Aspect d’omarthrose excentrée associant pincement articulaire localisé, condensation, ostéophytose de la partie inférieure de la tête humérale, disparition de l’espace sous-acromial.
Aspect d’omarthrose excentrée associant pincement articulaire localisé, condensation, ostéophytose de la partie inférieure de la tête humérale, disparition de l’espace sous-acromial.
.

L’omarthrose primitive dite centrée dans le plan frontal est plus rare et correspond à une véritable atteinte arthrosique de l’articulation glénohumérale avec pincement de l’interligne, condensation sous-chondrale et ostéophytose le plus souvent polaire inférieure avec notamment ostéophyte huméral inférieur en « barbichette » ; elle peut être primitive ou survenir après des lésions cartilagineuses glénohumérales secondaires à une atteinte inflammatoire (polyarthrite rhumatoïde), infectieuse (arthrite septique) ou microcristalline (chondrocalcinose).
Épaule non enraidie : tendinopathie et rupture de la coiffe des rotateurs
Tendinopathie
Le tableau clinique correspond à un patient présentant une douleur chronique, sans limitation des amplitudes articulaires (ou minime, liée à la douleur), sans déficit moteur (ou minime, antalgique), avec des manœuvres de mise en tension des tendons de la coiffe des rotateurs douloureuses (cf. tableau 30.1).
Il sera important de rechercher des facteurs favorisants extrinsèques (microtraumatismes : mouvements répétitifs : métier, sport) et intrinsèques (réduction de l’espace sous-acromial, morphologie de l’acromion, arthrose acromioclaviculaire, acromion long).
La radiographie standard, indiquée en première intention (face, trois rotations, profil de Lamy) :
L'échographie ne peut remplacer la radiographie standard. Elle est indiquée en cas de doute clinique sur une rupture de la coiffe des rotateurs et en cas de résistance au traitement de première intention.
![]() Le traitement de première intention comporte la correction des facteurs favorisants, les AINS et la kinésithérapie. Une infiltration de dérivés cortisoniques dans la bourse sous-acromio-deltoïdienne peut être proposée en cas d’échec.
Le traitement de première intention comporte la correction des facteurs favorisants, les AINS et la kinésithérapie. Une infiltration de dérivés cortisoniques dans la bourse sous-acromio-deltoïdienne peut être proposée en cas d’échec.
Rupture de la coiffe des rotateurs
![]() Une faiblesse musculaire au testing d’un des muscles de la coiffe des rotateurs contre résistance fait suspecter une rupture tendineuse. Il est important de noter que ce signe est parfois difficile à interpréter, le déficit étant parfois uniquement en rapport avec la douleur dans des tendinopathies très douloureuses. De plus, il peut ne pas y avoir de déficit retrouvé dans les ruptures progressives et chroniques, par compensation des autres muscles de la région.
Une faiblesse musculaire au testing d’un des muscles de la coiffe des rotateurs contre résistance fait suspecter une rupture tendineuse. Il est important de noter que ce signe est parfois difficile à interpréter, le déficit étant parfois uniquement en rapport avec la douleur dans des tendinopathies très douloureuses. De plus, il peut ne pas y avoir de déficit retrouvé dans les ruptures progressives et chroniques, par compensation des autres muscles de la région.
Le tendon le plus souvent atteint est le supra-épineux. Le patient ne peut alors résister à la pression exercée lors du test de Jobe.
Le tableau d’épaule dite « pseudoparalytique » correspondant à une rupture massive et aiguë de la coiffe est exceptionnel.
Les radiographies ne montrent que des signes indirects souvent tardifs de rupture de coiffe : diminution de la hauteur sous-acromiale avec ascension de la tête humérale, rup-ture du cintre glénohuméral.
L’échographie est l’examen à réaliser pour confirmer la rupture si l’examen clinique n’est pas suffisant.
![]() La prise en charge dépend de l’âge du patient. La première phase du traitement est toujours la rééducation quel que soit l’âge. On privilégiera un traitement chirurgical chez les patients de moins de 60 ans. Dans les autres cas, les plus fréquents, une indication de réparation chirurgicale de la coiffe ne se discutera qu’en cas d’échec du traitement médical et rééducatif d’une coiffe ayant une trophicité musculaire satisfaisante, sans infiltration graisseuse musculaire significative en IRM et si l’état physiologique et le niveau d’activité du patient justifient l’intervention.
La prise en charge dépend de l’âge du patient. La première phase du traitement est toujours la rééducation quel que soit l’âge. On privilégiera un traitement chirurgical chez les patients de moins de 60 ans. Dans les autres cas, les plus fréquents, une indication de réparation chirurgicale de la coiffe ne se discutera qu’en cas d’échec du traitement médical et rééducatif d’une coiffe ayant une trophicité musculaire satisfaisante, sans infiltration graisseuse musculaire significative en IRM et si l’état physiologique et le niveau d’activité du patient justifient l’intervention.
L’IRM ne sera demandée qu’en cas d’échec du traitement médical et lorsqu’une réparation chirurgicale de la coiffe est discutée.
Douleur d'origine acromioclaviculaire ou sternoclaviculaire
![]() Les articulations acromioclaviculaire et sternoclaviculaire ne doivent pas être oubliées dans l’examen clinique d’une épaule douloureuse chronique.
Les articulations acromioclaviculaire et sternoclaviculaire ne doivent pas être oubliées dans l’examen clinique d’une épaule douloureuse chronique.
En effet, elles peuvent être elles-mêmes à l’origine des douleurs ou leur atteinte associée à une pathologie de la coiffe des rotateurs.
Le premier temps de l’examen sera la palpation de l’articulation qui, si elle est douloureuse, doit être complétée par des manœuvres complémentaires, notamment pour l’acromioclaviculaire le cross arm test mettant le membre supérieur en flexion à 90° et réalisant une adduction de l’épaule permettant de mettre l’articulation en compression (vidéo 30.8).
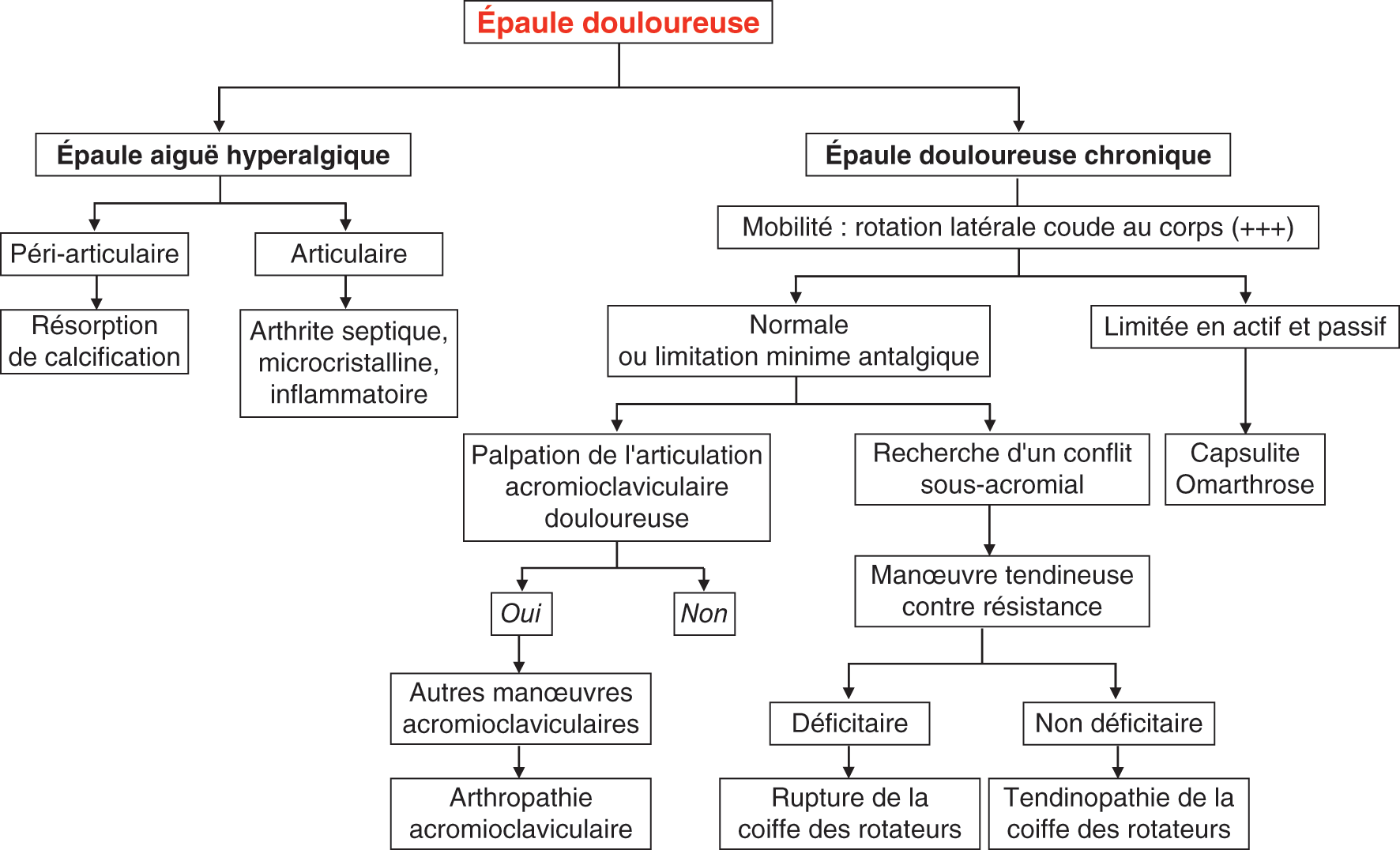
L’arbre diagnostique en figure 30.7 synthétise la conduite à tenir face à une épaule douloureuse.
Fig. 30.7. ![]() Synthèse de la conduite à tenir devant une épaule douloureuse chronique.
Synthèse de la conduite à tenir devant une épaule douloureuse chronique.
![]() Le genou est une articulation diarthrodiale comportant en fait trois compartiments ayant la même cavité articulaire : articulations fémoro-tibiales médiale et latérale et fémoro-patellaire. De nombreux éléments concourent à sa stabilité : capsule, ligaments et structures tendineuses. Sur le plan biomécanique, le genou est mobile dans le plan sagittal dans des mouvements de flexion et extension. Des mouvements de rotations sont également possibles mais évaluables uniquement genoux fléchis à 90°.
Le genou est une articulation diarthrodiale comportant en fait trois compartiments ayant la même cavité articulaire : articulations fémoro-tibiales médiale et latérale et fémoro-patellaire. De nombreux éléments concourent à sa stabilité : capsule, ligaments et structures tendineuses. Sur le plan biomécanique, le genou est mobile dans le plan sagittal dans des mouvements de flexion et extension. Des mouvements de rotations sont également possibles mais évaluables uniquement genoux fléchis à 90°.![]() Cette section s’intéresse uniquement aux causes péri-articulaires de douleur du genou ; les causes articulaires sont traitées dans l’item 129 au chapitre 8 (arthrose) et les lésions traumatiques ligamentaires et méniscales aiguës sont traitées dans le référentiel d’orthopédie.
Cette section s’intéresse uniquement aux causes péri-articulaires de douleur du genou ; les causes articulaires sont traitées dans l’item 129 au chapitre 8 (arthrose) et les lésions traumatiques ligamentaires et méniscales aiguës sont traitées dans le référentiel d’orthopédie.
![]() L’examen clinique du genou et les différentes manœuvres citées sont visualisables sur le site du COFER (QRcodes enfin de chapitre).
L’examen clinique du genou et les différentes manœuvres citées sont visualisables sur le site du COFER (QRcodes enfin de chapitre).
L’examen clinique appréciera de manière systématique :
Tableau 30.4. ![]() Douleurs et examen clinique des principales tendinopathies du genou.
Douleurs et examen clinique des principales tendinopathies du genou.
| Tendinopathie quadricipitale | Tendinopathie patellaire | Tendinopathie de la patte d'oie | Syndrome de la bandelette iliotibiale | |
|---|---|---|---|---|
| Localisation de la douleur (spontanée et à la palpation) | Pôle supérieur de la patella | Pôle inférieur de la patella | Face antéro- médiale du genou, sous l'interligne articulaire | Face latérale au niveau du condyle latéral du genou |
| Examen clinique | Douleur à l'extension de jambe contre résistance et en flexion passive de jambe | Douleur à l'extension de jambe contre résistance et en flexion passive de jambe | Douleur à la flexion et rotation médiale contrariée de la jambe et à l'extension et rotation latérale passive | Test de Noble : douleur à la mise en tension du tractus iliotibial à 30° de flexion Test de Renne : mouvements de flexion et extension du genou en appui monopodal |
![]() Le diagnostic de tendinopathie reste clinique. Les examens complémentaires seront à demander en seconde intention en cas de résistance au traitement ou d’atypie.
Le diagnostic de tendinopathie reste clinique. Les examens complémentaires seront à demander en seconde intention en cas de résistance au traitement ou d’atypie.
![]() Une radiographie standard du genou face en charge et profil sera réalisée en première intention, complétée par une échographie. L’IRM ne sera demandée qu’en troisième intention.
Une radiographie standard du genou face en charge et profil sera réalisée en première intention, complétée par une échographie. L’IRM ne sera demandée qu’en troisième intention.
![]() Hors contexte traumatique aigu (cf. référentiel d’orthopédie), les ménisques peuvent être la cause de douleurs chroniques du genou. Ceux-ci sont parfois le siège de lésions dégénératives (fissurations). Les arguments d’interrogatoire et d’examen clinique en fa-veur de l’origine méniscale d’une douleur chronique de genou sont :
Hors contexte traumatique aigu (cf. référentiel d’orthopédie), les ménisques peuvent être la cause de douleurs chroniques du genou. Ceux-ci sont parfois le siège de lésions dégénératives (fissurations). Les arguments d’interrogatoire et d’examen clinique en fa-veur de l’origine méniscale d’une douleur chronique de genou sont :
Le diagnostic formel de l’origine méniscale de la douleur est souvent difficile, surtout lorsqu’il existe déjà des lésions d’arthrose fémoro-tibiale associée.
![]() Une radiographie du genou de face en charge (précision indispensable dans la prescription), face en schuss, profil, permettra de recherche une arthrose fémoro-tibiale sur le compartiment douloureux. Une incidence du défilé fémoro-patellaire permet de rechercher une arthrose associée de ce compartiment. Les clichés en schuss permettent de voir le compartiment postérieur (celui qui est le plus précocement atteint) (cf. chapitre 8). Une IRM sera l’examen à réaliser en cas de doute diagnostique ou de résistance à la prise en charge conventionnelle. Attention, une IRM est inutile en cas d’arthrose radiographique car cela ne modifiera pas la prise en charge du patient. En effet, les chirurgies de ménisques sont inefficaces chez les patients porteurs de gonarthrose associée.
Une radiographie du genou de face en charge (précision indispensable dans la prescription), face en schuss, profil, permettra de recherche une arthrose fémoro-tibiale sur le compartiment douloureux. Une incidence du défilé fémoro-patellaire permet de rechercher une arthrose associée de ce compartiment. Les clichés en schuss permettent de voir le compartiment postérieur (celui qui est le plus précocement atteint) (cf. chapitre 8). Une IRM sera l’examen à réaliser en cas de doute diagnostique ou de résistance à la prise en charge conventionnelle. Attention, une IRM est inutile en cas d’arthrose radiographique car cela ne modifiera pas la prise en charge du patient. En effet, les chirurgies de ménisques sont inefficaces chez les patients porteurs de gonarthrose associée.
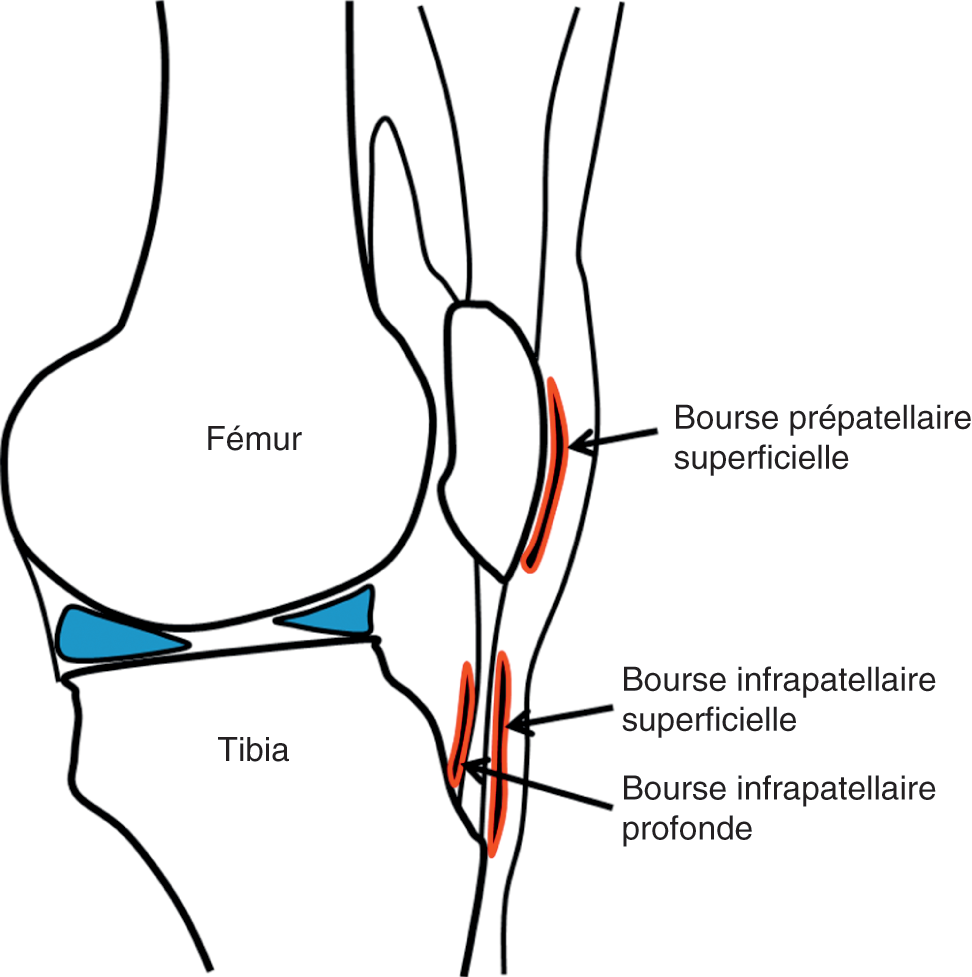
Le genou comprend des bourses de glissement, notamment entre les structures osseuses et la peau, permettant d’éviter les frictions mécaniques. La figure 30.8 montre les différentes bourses superficielles du genou. Une bursite superficielle (parfois appelée hygroma) correspond à une inflammation de cette bourse.
Les signes cliniques à rechercher en faveur d’une bursite sont les suivants :
Les causes de bursites peuvent être inflammatoires (infectieuse, microcristalline, rhumatismes inflammatoires) ou mécanique (frottements répétés). Il est rappelé que la ponction d’une bursite superficielle (hygroma) devrait être évitée sauf en cas de suspicion d’une cause septique, car il existe un risque théorique d’infecter la bourse voire l’articulation en cas de ponction.
Fig. 30.8. ![]() Bourses de la face antérieure du genou.
Bourses de la face antérieure du genou.
![]() Les entorses et autres traumatismes de la cheville sont traités dans le référentiel d’orthopédie.
Les entorses et autres traumatismes de la cheville sont traités dans le référentiel d’orthopédie.
La pathologie péri-articulaire de cheville est dominée par les douleurs postérieures, pouvant orienter vers une tendinopathie ou une enthésopathie achilléenne, une bursite ou une aponévrosite plantaire.
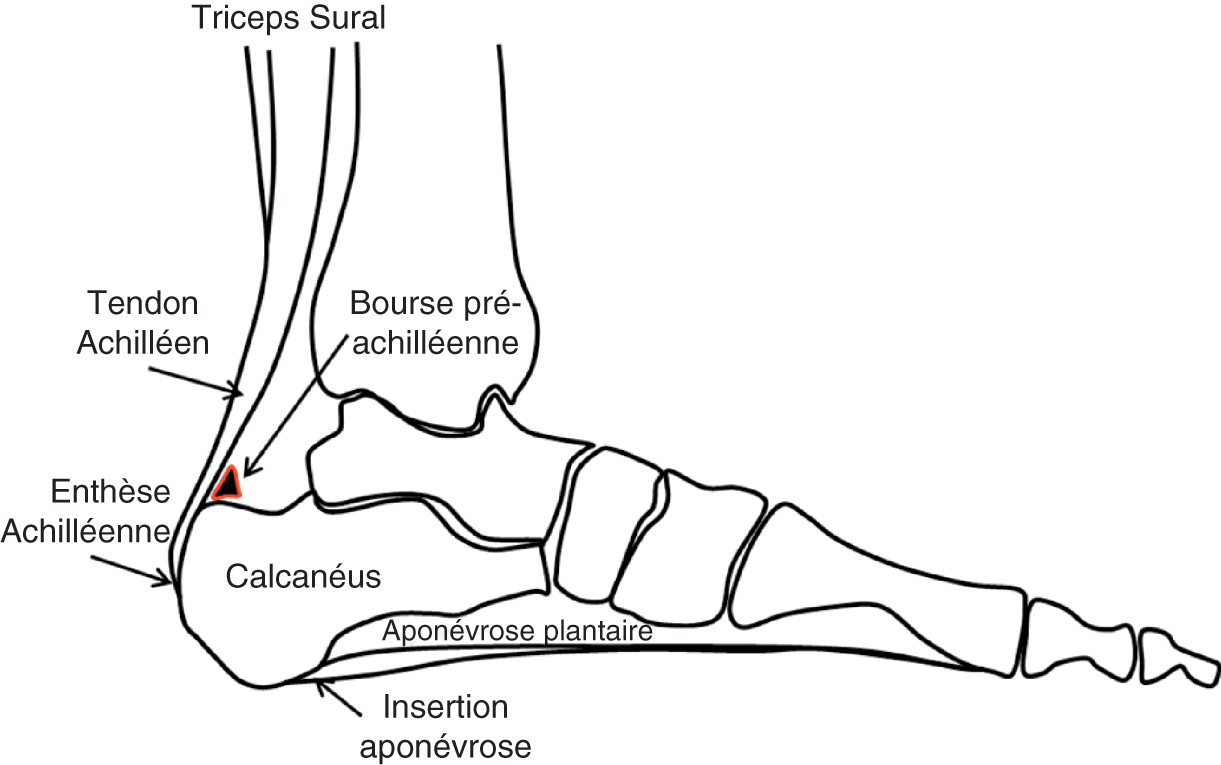
![]() Le système suro-achilléo-plantaire (fig. 30.9) est un système puissant permettant la propulsion du pied lors de la marche et de la course à pied. Il est composé du muscle triceps sural, du tendon calcanéen (ou d’Achille), de la tubérosité postérieure du calcanéus et de l’aponévrose plantaire. Ce système, très sollicité, est sujet à de nombreuses pathologies essentiellement mécaniques
Le système suro-achilléo-plantaire (fig. 30.9) est un système puissant permettant la propulsion du pied lors de la marche et de la course à pied. Il est composé du muscle triceps sural, du tendon calcanéen (ou d’Achille), de la tubérosité postérieure du calcanéus et de l’aponévrose plantaire. Ce système, très sollicité, est sujet à de nombreuses pathologies essentiellement mécaniques
Fig. 30.9. ![]() Système suro-achilléo-plantaire.
Système suro-achilléo-plantaire.
Système puissant permettant la propulsion du pied lors de la marche et de la course à pied. Il comprend le muscle triceps sural, le tendon calcanéen (ou d’Achille), la tubérosité postérieure du calcanéus et l’aponévrose plantaire
![]() C’est la plus fréquente des tendinopathies de la cheville, particulièrement observée chez les coureurs de fond
C’est la plus fréquente des tendinopathies de la cheville, particulièrement observée chez les coureurs de fond
Elle se traduit par :
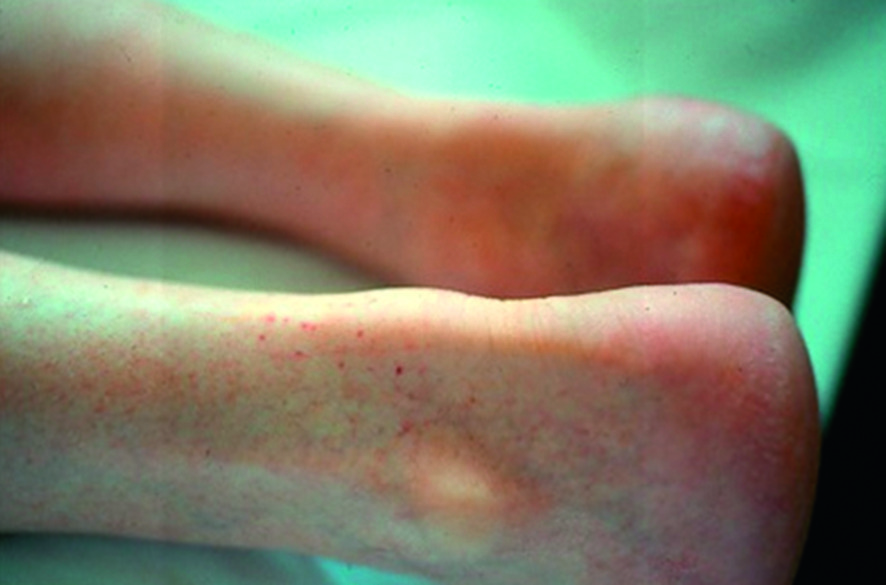
Fig. 30.10. ![]() Tendinopathie achilléenne gauche se traduisant par un épaississement focal du tendon calcanéen.
Tendinopathie achilléenne gauche se traduisant par un épaississement focal du tendon calcanéen.
Le diagnostic différentiel avec une rupture se fait par le test de Thompson : la pression du mollet n’entraîne plus la flexion plantaire de la cheville (vidéo 30.13). Dans ce cas, l’installation du tableau est brutale, survenant lors de l’activité sportive (démarrage d’un sprint ou saut, par exemple).
![]() Le diagnostic est clinique mais peut être confirmé par une échographie. Le traitement repose sur le repos articulaire, la prescription d’orthèses plantaires pour soulager le complexe suro-achilléo-plantaire et soutenir la voûte plantaire, notamment en cas de pieds creux associés, la kinésithérapie (étirements et renforcements du triceps sural) et des techniques physiothérapiques.
Le diagnostic est clinique mais peut être confirmé par une échographie. Le traitement repose sur le repos articulaire, la prescription d’orthèses plantaires pour soulager le complexe suro-achilléo-plantaire et soutenir la voûte plantaire, notamment en cas de pieds creux associés, la kinésithérapie (étirements et renforcements du triceps sural) et des techniques physiothérapiques.
![]() L’atteinte de l’insertion distale du tendon calcanéen au niveau de son attachement dans l’os (enthèse) est appelée enthésopathie. Elle est caractérisée cliniquement par une douleur distale à l’insertion du tendon sur l’os et non au niveau du corps tendineux. Elle doit faire évoquer une cause inflammatoire (spondyloarthrite, fig. 30.11), surtout quand il existe des érosions associées. Elle peut également être de cause mécanique.
L’atteinte de l’insertion distale du tendon calcanéen au niveau de son attachement dans l’os (enthèse) est appelée enthésopathie. Elle est caractérisée cliniquement par une douleur distale à l’insertion du tendon sur l’os et non au niveau du corps tendineux. Elle doit faire évoquer une cause inflammatoire (spondyloarthrite, fig. 30.11), surtout quand il existe des érosions associées. Elle peut également être de cause mécanique.
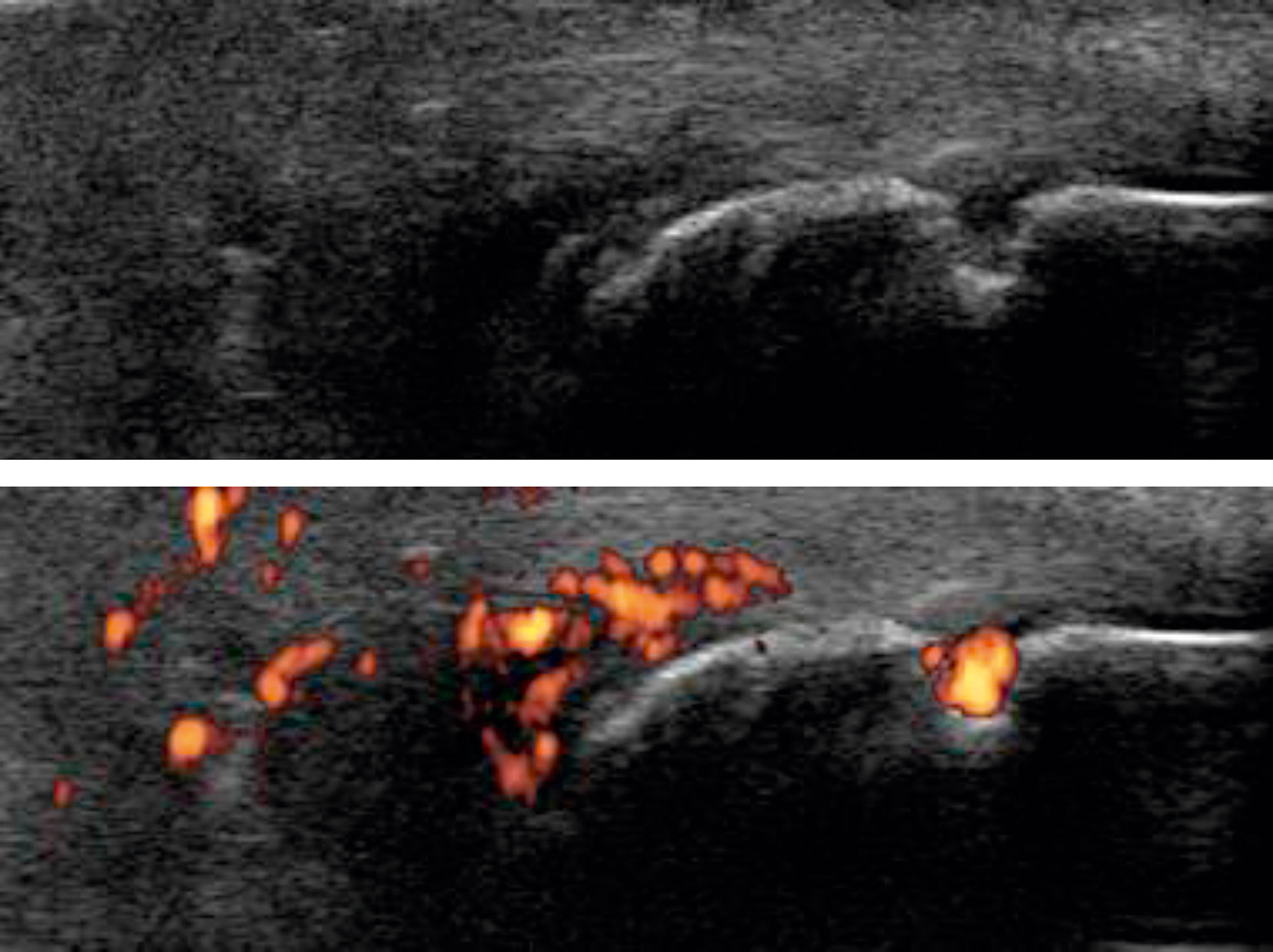
Fig. 30.11. ![]() Échographie du tendon calcanéen (d’Achille) : enthésite dans le cadre d’une spondyloarthrite.
Échographie du tendon calcanéen (d’Achille) : enthésite dans le cadre d’une spondyloarthrite.
![]() La bourse rétrocalcanéenne ou pré-achilléenne (entre le calcanéus et l’insertion du tendon calcanéen) peut être le siège d’une pathologie mécanique en cas de conflit avec le coin postéro-supérieur du calcanéus (maladie de Haglund, fig. 30.12), mais doit aussi faire rechercher une pathologie inflammatoire, notamment une spondyloarthrite.
La bourse rétrocalcanéenne ou pré-achilléenne (entre le calcanéus et l’insertion du tendon calcanéen) peut être le siège d’une pathologie mécanique en cas de conflit avec le coin postéro-supérieur du calcanéus (maladie de Haglund, fig. 30.12), mais doit aussi faire rechercher une pathologie inflammatoire, notamment une spondyloarthrite.
Le diagnostic est évoqué cliniquement par des douleurs très précises à la partie supérieure du calcanéus et à l’imagerie par des radiographies de cheville de profil pour évaluer la forme du calcanéus et rechercher des érosions à l’insertion du tendon calcanéen signant une atteinte inflammatoire.
![]() L’échographie et l’IRM retrouveront un épanchement inflammatoire dans la bourse. En dehors du traitement de la cause, une infiltration radio- ou échoguidée dans la bourse permet d’améliorer la symptomatologie.
L’échographie et l’IRM retrouveront un épanchement inflammatoire dans la bourse. En dehors du traitement de la cause, une infiltration radio- ou échoguidée dans la bourse permet d’améliorer la symptomatologie.
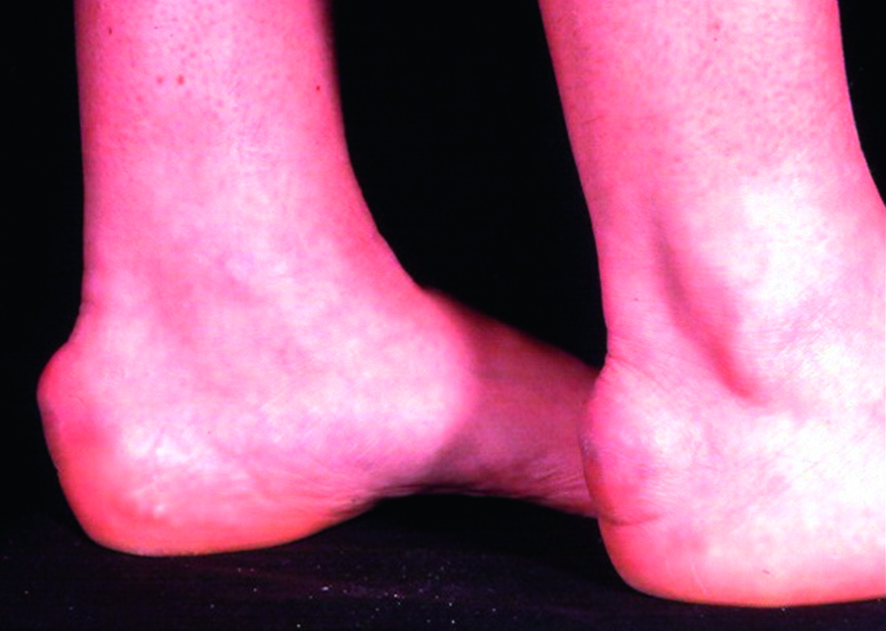
Fig. 30.12. ![]() Exemple d’hypertrophie de la partie postérieure du calcanéus caractéristique d’une maladie de Haglund.
Exemple d’hypertrophie de la partie postérieure du calcanéus caractéristique d’une maladie de Haglund.
Il s’agit d’une atteinte de l’insertion de l’aponévrose plantaire sur la face inférieure du calcanéus. Les signes cliniques évocateurs sont :
La clinique est suffisante pour affirmer le diagnostic qui comporte une correction des facteurs favorisants (surpoids, sport, troubles statiques), le port de semelles et la rééducation (massages transverses profonds, étirement de l’aponévrose plantaire et de l’ensemble de la chaîne suro-achilléo-plantaire). Une radiographie et une échographie pourront être réalisées en deuxième intention. Une infiltration de dérivés cortisonés à la surface de l’insertion de l’aponévrose, des techniques de physiothérapie peuvent être proposées en deuxième intention
Légende :
Dans le respect de la Réforme du deuxième cycle des études médicales (R2C), les connaissances rassemblées sur ce site sont hiérarchisées en rang A, rang B et rang C à l'aide de balises et d'un code couleur :
![]() Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
![]() Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
![]() Connaissances spécifiques à un DES donné (troisième cycle).
Connaissances spécifiques à un DES donné (troisième cycle).
