Hypercalcémie
![]() Raisonner face à une hypercalcémie nécessite une parfaite connaissance des points clés de la régulation de la calcémie, qui vous permettra de retrouver les signes et les étiologies des hypercalcémies.
Raisonner face à une hypercalcémie nécessite une parfaite connaissance des points clés de la régulation de la calcémie, qui vous permettra de retrouver les signes et les étiologies des hypercalcémies.
![]() Le calcium est un ion essentiel dans l'organisme. Il est finement régulé pour assurer son homéostasie intracellulaire et plasmatique. Il est impliqué dans :
Le calcium est un ion essentiel dans l'organisme. Il est finement régulé pour assurer son homéostasie intracellulaire et plasmatique. Il est impliqué dans :
![]() Le calcium plasmatique total regroupe le calcium lié à l'albumine (40 %), le calcium lié aux anions (5 %) et le calcium libre ionisé (55 %). C'est le calcium libre ionisé qui est la forme active. La calcémie donnée par le ionogramme correspond à la calcémie totale. Elle oscille entre 2,2 mmol/l et 2,6 mmol/l.
Le calcium plasmatique total regroupe le calcium lié à l'albumine (40 %), le calcium lié aux anions (5 %) et le calcium libre ionisé (55 %). C'est le calcium libre ionisé qui est la forme active. La calcémie donnée par le ionogramme correspond à la calcémie totale. Elle oscille entre 2,2 mmol/l et 2,6 mmol/l.
La valeur doit être corrigée en cas de perturbation de l'albumine selon la formule suivante :
Calcium total corrigé = Calcium total mesuré [mmol/l] + (40 - Albumine [g/l]) × 0,025.
Le dosage de référence de la calcémie (surtout en cas d'hypoalbuminémie) reste celui de la calcémie ionisée mais il est plus compliqué à réaliser (prélèvement sur seringue à gaz du sang, envoi immédiat à 4 °C pour mesure). La calcémie ionisée varie entre 1,15 et 1,35 mmol/l. Le dosage de calcium ionisé peut être perturbé par le pH (l'acidose augmente le calcium ionisé) et la phosphatémie (l'hypophosphatémie diminue le calcium ionisé).
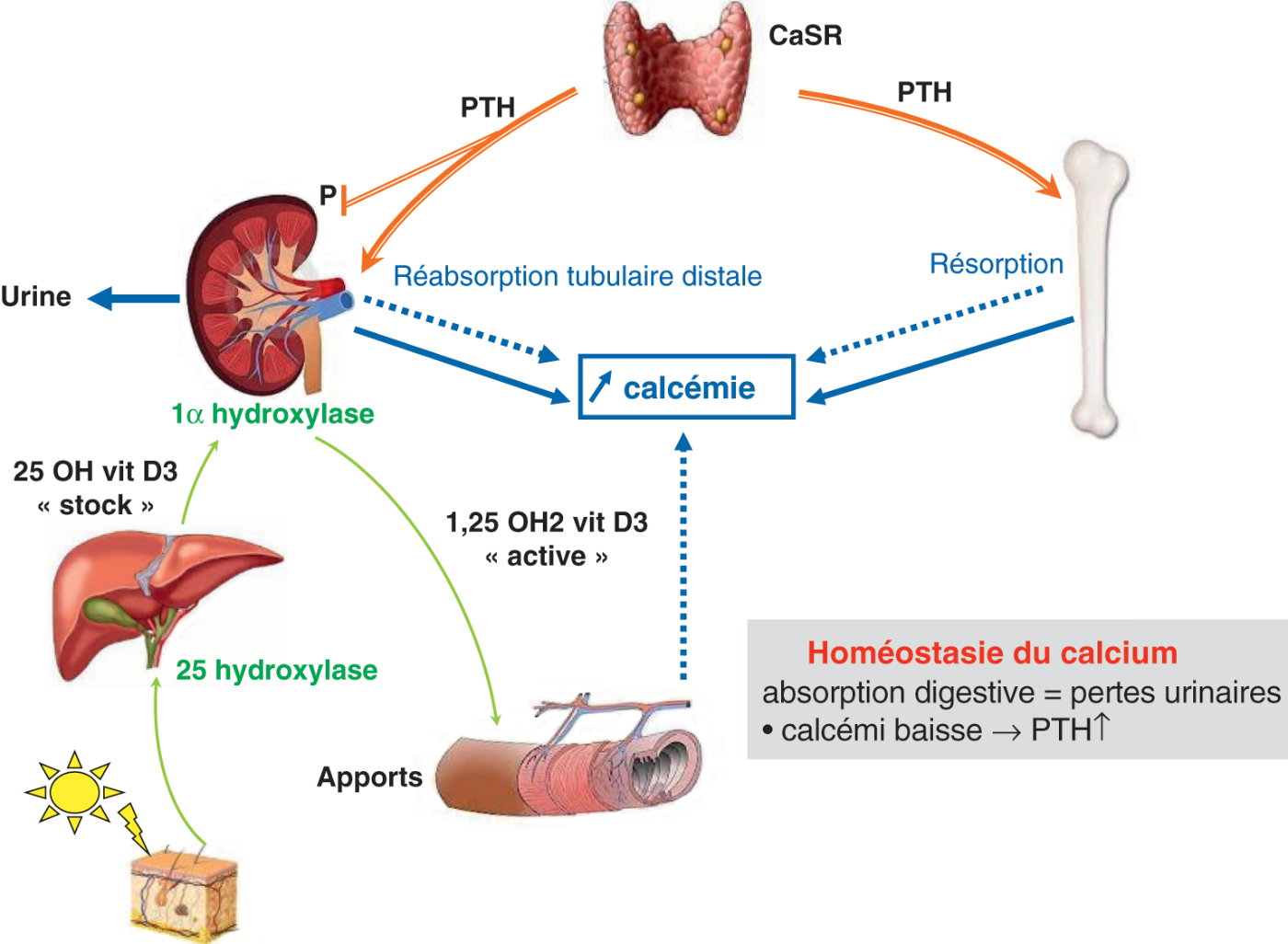
Régulation de la calcémie : rôle clé de la PTH et de la vitamine D (fig. 26.1)
Fig. 26.1. ![]() Schéma de régulation de la calcémie chez l'individu sain.
Schéma de régulation de la calcémie chez l'individu sain.
![]() L'hypercalcémie est définie par :
L'hypercalcémie est définie par :
La découverte d'une hypercalcémie impose la réalisation d'un second dosage de confirmation (éliminer les erreurs de dosage, de prélèvement), sans retarder le traitement s'il existe des signes menaçants.
La sémiologie de l'hypercalcémie est très variable selon le degré d'hypercalcémie, la vitesse d'installation (aiguë, chronique) et la pathologie sous-jacente parfois au premier plan. Le diagnostic est souvent difficile.
À ce stade, il faut distinguer deux tableaux cliniques complètement différents :
L'hypercalcémie aiguë est une urgence médicale avec un risque de décès par troubles du rythme cardiaque. Il faut l'évoquer devant les signes cliniques suivants :
![]() Il faut réaliser un ECG en urgence pour rechercher un raccourcissement du QT, des troubles du rythme (tachycardie, extrasystole ventriculaire, fibrillation ventriculaire) ou de la conduction (bloc auriculoventriculaire). Le patient devra être hospitalisé dans le service permettant une surveillance avec un scope.
Il faut réaliser un ECG en urgence pour rechercher un raccourcissement du QT, des troubles du rythme (tachycardie, extrasystole ventriculaire, fibrillation ventriculaire) ou de la conduction (bloc auriculoventriculaire). Le patient devra être hospitalisé dans le service permettant une surveillance avec un scope.
![]() Il existe fréquemment des signes biologiques associés avec une alcalose métabolique, une hypochlorémie, des troubles de la magnésémie et une hypokaliémie.
Il existe fréquemment des signes biologiques associés avec une alcalose métabolique, une hypochlorémie, des troubles de la magnésémie et une hypokaliémie.
![]() La découverte d'une hypercalcémie impose une hospitalisation pour réaliser le traitement d'urgence (le second dosage de confirmation ne retardera aucunement celui-ci). Il comporte les mesures suivantes :
La découverte d'une hypercalcémie impose une hospitalisation pour réaliser le traitement d'urgence (le second dosage de confirmation ne retardera aucunement celui-ci). Il comporte les mesures suivantes :
La calcitonine n'a plus sa place dans le traitement des hypercalcémies.
![]() On estime que 40 % des hypercalcémies sont asymptomatiques et de découverte fortuite sur un ionogramme sanguin fait à titre systématique ou dans le cadre d'un bilan de fragilité osseuse.
On estime que 40 % des hypercalcémies sont asymptomatiques et de découverte fortuite sur un ionogramme sanguin fait à titre systématique ou dans le cadre d'un bilan de fragilité osseuse.
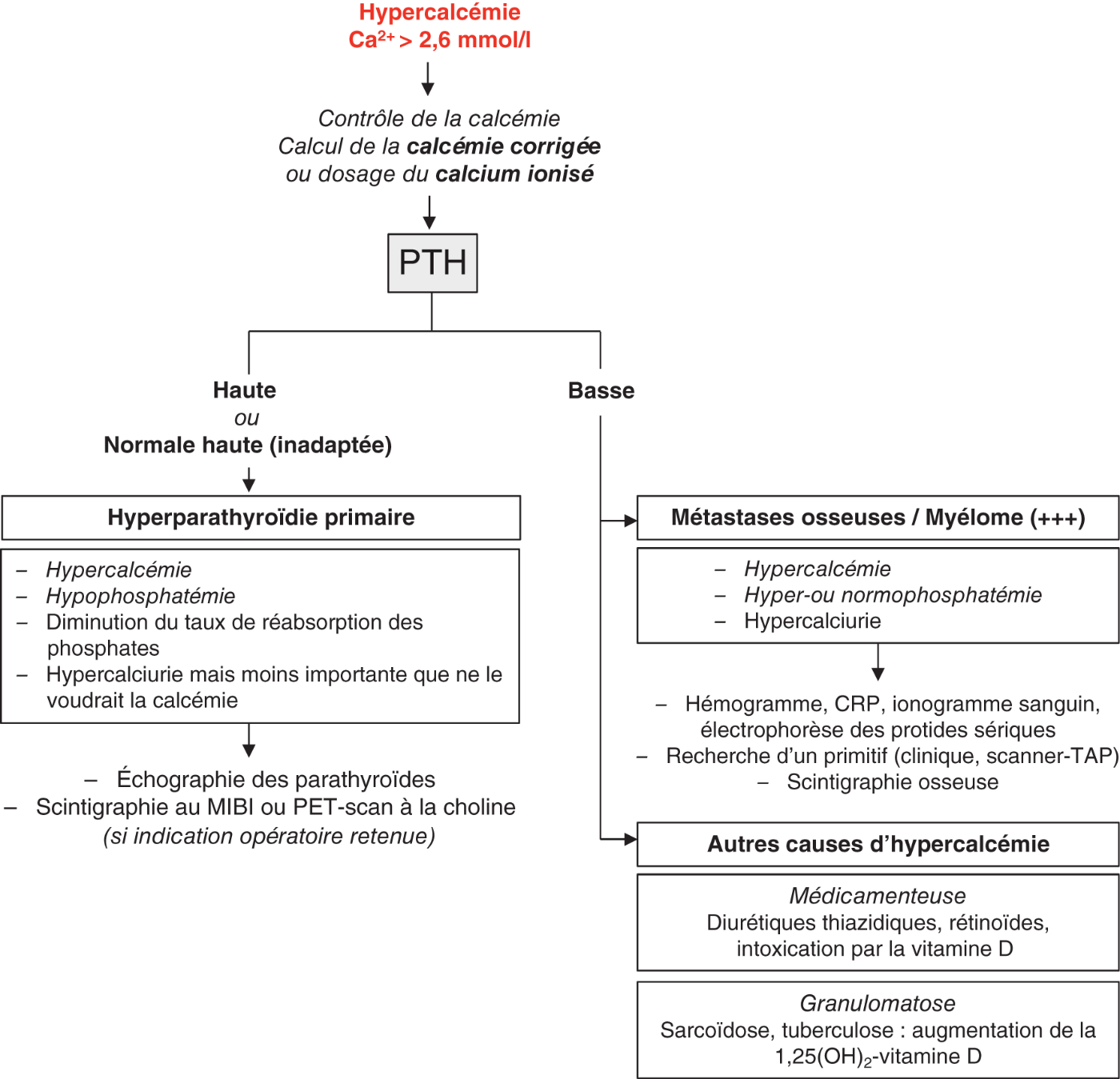
Lorsque l'hypercalcémie est symptomatique et sévère (a fortiori s'il s'agit d'une crise aiguë hypercalcémique), l'enquête étiologique ne doit pas retarder la mise en route du traitement. Comme nous l'avons vu dans la physiopathologie, l'hormone clé de la régulation est la PTH. L'examen central de la démarche diagnostique est donc le dosage de la PTH (fig. 26.2).
Fig. 26.2. ![]() Arbre diagnostique face à une hypercalcémie.
Arbre diagnostique face à une hypercalcémie.
Il s'agit le plus souvent du tableau typique d'hyperparathyroïdie primitive par adénome parathyroïdien.
![]() À ce tableau s'ajoutent des causes beaucoup plus rares : l'hyperplasie diffuse des quatre glandes et les formes familiales : NEM (néoplasies endocriniennes multiples), hypercalcémie hypocalciurie familiale...
À ce tableau s'ajoutent des causes beaucoup plus rares : l'hyperplasie diffuse des quatre glandes et les formes familiales : NEM (néoplasies endocriniennes multiples), hypercalcémie hypocalciurie familiale...
![]() L'hyperparathyroïdie primitive correspond à une sécrétion de PTH inadaptée à la valeur de la calcémie. Elle est liée à un adénome parathyroïdien ou à une hyperplasie diffuse des quatre glandes parathyroïdiennes.
L'hyperparathyroïdie primitive correspond à une sécrétion de PTH inadaptée à la valeur de la calcémie. Elle est liée à un adénome parathyroïdien ou à une hyperplasie diffuse des quatre glandes parathyroïdiennes.
![]() La conséquence est une augmentation de la réabsorption tubulaire rénale du calcium, une diminution de la réabsorption tubulaire rénale des phosphates, une augmentation de la résorption osseuse et, via la stimulation de l'activité 1a-hydroxylase, une augmentation de l'absorption intestinale du calcium.
La conséquence est une augmentation de la réabsorption tubulaire rénale du calcium, une diminution de la réabsorption tubulaire rénale des phosphates, une augmentation de la résorption osseuse et, via la stimulation de l'activité 1a-hydroxylase, une augmentation de l'absorption intestinale du calcium.
L'hyperparathyroïdie primitive est liée à la survenue d'un adénome parathyroïdien, le plus souvent unique et de localisation cervicale. Il existe parfois des localisations ectopiques (notamment médiastinale) voire des adénomes multiples.
L'hyperplasie diffuse des quatre glandes parathyroïdes est responsable d'une hypersécrétion de PTH anormale. Elle survient dans 10 à 15 % des cas. L'existence d'un carcinome parathyroïdien est rare (moins de 2 % des cas).
L'hyperparathyroïdie primitive est la première cause d'hypercalcémie (60 % des hypercalcémies). Elle survient typiquement chez la femme (sex-ratio femmes/hommes de 2 à 3) d'âge moyen 60 ans lors du diagnostic. L'incidence annuelle de la maladie est d'environ 30 cas pour 100 000 personnes.
L'évolution est habituellement lente sur plusieurs mois ou années avec une hypercalcémie fluctuante, souvent modérée. Le plus souvent, le tableau clinique est fruste (hypercalcémie de découverte fortuite) du fait de l'installation progressive des troubles biologiques.
Profil biologique
![]() L'association d'une hypercalcémie et d'un taux sérique de PTH élevé (ou même " anormalement normal " alors qu'il devrait être abaissé) assure le diagnostic d'hyperparathyroïdie primaire.
L'association d'une hypercalcémie et d'un taux sérique de PTH élevé (ou même " anormalement normal " alors qu'il devrait être abaissé) assure le diagnostic d'hyperparathyroïdie primaire.
Le profil biologique associe typiquement :
Particularités des manifestations osseuses
![]() L'hyperparathyroïdie au long cours entraîne un hyper-remodelage osseux et à terme une fragilisation osseuse qui peut se traduire par :
L'hyperparathyroïdie au long cours entraîne un hyper-remodelage osseux et à terme une fragilisation osseuse qui peut se traduire par :
L'hyperparathyroïdie est une cause endocrinienne d'ostéoporose.
L'ostéodensitométrie est utile pour évaluer le retentissement osseux de l'hyperparathyroïdie en sites osseux trabéculaires (rachis lombaire et fémur).
Manifestations extra-osseuses
Hormis l'association chondrocalcinose articulaire et hyperparathyroïdie primitive qui reste fréquente, les manifestations extra-osseuses de l'hyperparathyroïdie primitive sont devenues rares.
![]() Il s'agit notamment des lithiases rénales bilatérales avec néphrocalcinose (à rechercher par échographie) et de la pancréatite calcifiante aiguë.
Il s'agit notamment des lithiases rénales bilatérales avec néphrocalcinose (à rechercher par échographie) et de la pancréatite calcifiante aiguë.
Comment localiser l'adénome ?
![]() Les examens localisant l'adénome ou identifiant l'hyperplasie ne sont pas nécessaires au diagnostic mais guideront le choix de la technique chirurgicale. Il s'agit de :
Les examens localisant l'adénome ou identifiant l'hyperplasie ne sont pas nécessaires au diagnostic mais guideront le choix de la technique chirurgicale. Il s'agit de :
Diagnostic différentiel de l'hyperparathyroïdie primitive
![]() Hyperparathyroïdie secondaire à une hypocalcémie chronique (ostéomalacie par carence en vitamine D, insuffisance rénale chronique) : la réponse parathyroïdienne est alors physiologique avec augmentation de volume des quatre glandes. La calcémie est normale ou basse. Il s'agit d'une situation très fréquente.
Hyperparathyroïdie secondaire à une hypocalcémie chronique (ostéomalacie par carence en vitamine D, insuffisance rénale chronique) : la réponse parathyroïdienne est alors physiologique avec augmentation de volume des quatre glandes. La calcémie est normale ou basse. Il s'agit d'une situation très fréquente.
Comment traiter l'hyperparathyroïdie primitive ?
Chirurgie
Abstention chirurgicale
Chez le sujet très âgé ou ayant une contre-indication chirurgicale ou lorsque l'hyperparathyroïdie est asymptomatique et sans retentissement osseux ou urinaire, une simple surveillance peut être instituée. Cette surveillance repose sur le dosage de la calcémie et de la créatinine sérique tous les 6 à 12 mois et sur la réalisation d'une ostéodensitométrie tous les 1 à 2 ans.
Traitement médicamenteux
Le cinacalcet est un agent calcimimétique qui abaisse directement le taux de PTH en augmentant la sensibilité du récepteur sensible au calcium extracellulaire (CaSR). C'est un traitement oral indiqué dans l'hyperparathyroïdie primitive en cas de contre-indication à la chirurgie et dans les hyperparathyroïdies secondaires chez les patients insuffisants rénaux sévères.
En alternative, un traitement par bisphosphonate peut abaisser la calcémie et prévenir la perte osseuse. Il faut également supplémenter en vitamine D si nécessaire pour assurer une concentration optimale en 25(OH)-vitamine D car la carence en vitamine D aggrave l'hyperparathyroïdie.
![]() L'étiologie principale dans ce contexte est un excès de résorption osseuse dont la cause à rechercher en priorité est maligne : métastases osseuses, myélome.
L'étiologie principale dans ce contexte est un excès de résorption osseuse dont la cause à rechercher en priorité est maligne : métastases osseuses, myélome.
Les hypothèses diagnostiques se retrouvent facilement à partir du schéma de physiologie (fig. 26.3 et cf. supra fig. 26.1).
Fig. 26.3. ![]() Étiologie des hypercalcémies organiques à PTH basse.
Étiologie des hypercalcémies organiques à PTH basse.

L'enquête étiologique débute par l'interrogatoire et l'examen clinique :
L'enquête sera ensuite complétée par un bilan paraclinique pour balayer l'ensemble des hypothèses étiologiques et susciter les examens paracliniques plus pointus.
Bilan complémentaire en plus de calcémie et PTH :
Affections néoplasiques
Métastases osseuses (cf. item 307 au chapitre 27)
![]() L'hypercalcémie est souvent symptomatique en raison de sa rapidité d'installation ; 20 % des patients ayant des métastases osseuses ont une hypercalcémie. L'hypercalcémie est révélatrice de la tumeur métastatique (rare) ou apparaît au cours de l'évolution d'une néoplasie connue : essentiellement cancers mammaires (30 %), pulmonaires (30 %) et rénaux, etc.
L'hypercalcémie est souvent symptomatique en raison de sa rapidité d'installation ; 20 % des patients ayant des métastases osseuses ont une hypercalcémie. L'hypercalcémie est révélatrice de la tumeur métastatique (rare) ou apparaît au cours de l'évolution d'une néoplasie connue : essentiellement cancers mammaires (30 %), pulmonaires (30 %) et rénaux, etc.
Myélome multiple (cf. item 320 au chapitre 28)
L'hypercalcémie est présente dans environ 30 % des cas et est souvent aggravée par une atteinte rénale myélomateuse.
Autres hémopathies (plus rares)
![]() Il s'agit de lymphomes hodgkiniens et non hodgkiniens ou d'autres hémopathies essentiellement en phase d'acutisation.
Il s'agit de lymphomes hodgkiniens et non hodgkiniens ou d'autres hémopathies essentiellement en phase d'acutisation.
Hypercalcémie humorale maligne
Dans certains cancers, l'hypercalcémie n'est pas due aux métastases osseuses mais à l'existence d'une tumeur maligne libérant un facteur hypercalcémiant dans la circulation générale. On parle de syndrome paranéoplasique. Il s'agit d'une hormone peptidique, la PTHrp (PTH-related peptide), apparentée à la PTH et ayant la même activité biologique. Le cancer est le plus souvent pulmonaire, ?sophagien, utérin, cutané ou glandulaire (rein, vessie, ovaire). Cette forme d'hypercalcémie est souvent caractérisée par une plus grande résistance au traitement anti-résorptif. Le dosage de la PTHrp est complexe et n'est réalisé que dans un deuxième temps lorsqu'aucune étiologie n'est mise en évidence, notamment devant la combinaison d'un taux sérique de PTH effondré et l'absence de lésions osseuses d'allure maligne.
Autres étiologies (moins de 10 % des cas)
Causes médicamenteuses
![]() Devant une hypercalcémie, il faut regarder systématiquement la liste des médicaments reçus à la recherche d'une intoxication par la vitamine D (hypervitaminose D), d'une prise de rétinoïdes utilisés en dermatologie (hypervitaminose A), ou de diurétiques thiazidiques (augmentation de la réabsorption tubulaire rénale du calcium).
Devant une hypercalcémie, il faut regarder systématiquement la liste des médicaments reçus à la recherche d'une intoxication par la vitamine D (hypervitaminose D), d'une prise de rétinoïdes utilisés en dermatologie (hypervitaminose A), ou de diurétiques thiazidiques (augmentation de la réabsorption tubulaire rénale du calcium).
Granulomatoses
Il s'agit de la production extrarénale par le granulome, via l'expression inappropriée de 1α-hydroxylase, de la 1,25(OH)2-vitamine D3 (vitamine D3 active), non soumise à une régulation physiologique. Elle peut être observée au cours de la sarcoïdose (hypercalcémie avec normophosphatémie), de la tuberculose, de la lèpre, de l'histoplasmose, de la bérylliose, etc.
Syndrome des buveurs de lait et des alcalins
![]() Devenu rarissime depuis l'avènement des inhibiteurs de la pompe à protons, il résultait du traitement de l'ulcère gastroduodénal par l'ingestion massive de sels alcalins de calcium ou de lait.
Devenu rarissime depuis l'avènement des inhibiteurs de la pompe à protons, il résultait du traitement de l'ulcère gastroduodénal par l'ingestion massive de sels alcalins de calcium ou de lait.
Hypercalcémies d'immobilisation
Il s'agit d'une hypercalcémie avec, le plus souvent, une hypercalciurie survenant lors des comas prolongés ou chez les patients paraplégiques. Elle est souvent aggravée par la nutrition parentérale exclusive. Cette hypercalcémie est résolutive à la verticalisation. En cas d'impossibilité de verticalisation, un traitement par un bisphosphonate peut être prescrit.
Hypercalcémies endocriniennes (en dehors des hyperparathyroïdies)
Insuffisance rénale chronique
L'insuffisance rénale chronique s'accompagne habituellement précocement d'une hypocalcémie. Toutefois, elle peut être responsable d'hypercalcémie par :
Légende :
Dans le respect de la Réforme du deuxième cycle des études médicales (R2C), les connaissances rassemblées sur ce site sont hiérarchisées en rang A, rang B et rang C à l'aide de balises et d'un code couleur :
![]() Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
![]() Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
![]() Connaissances spécifiques à un DES donné (troisième cycle).
Connaissances spécifiques à un DES donné (troisième cycle).
