Arthrose
![]() L'arthrose est une maladie de l'ensemble de l'articulation synoviale.
L'arthrose est une maladie de l'ensemble de l'articulation synoviale.
Une articulation synoviale est composée principalement de quatre tissus :
Au cours de l’arthrose, sous l’effet de différents stress (mécanique, inflammatoire, métabolique), l’ensemble de ces tissus va subir des modifications avec notamment :
L’arthrose est caractérisée par un excès de contrainte mécanique sur les articulations mais pas seulement : il existe aussi une augmentation de la production de médiateurs in-flammatoires tels que les cytokines responsables d’une inflammation locale. Cette inflammation de bas grade va induire la production accrue d’enzymes protéolytiques telles que les métalloprotéases, capables de digérer la matrice extracellulaire du cartilage.
La douleur arthrosique est quant à elle un phénomène complexe puisque le cartilage n’est pas innervé. Sa physiopathologie fait donc intervenir l’os sous-chondral, la capsule articulaire mise en tension lors des épisodes d’épanchement, la membrane synoviale et des mécanismes complexes de sensibilisation centrale de la douleur.
![]() L’arthrose primitive est initiée sous l’influence de facteurs de risque qui se combinent à une susceptibilité propre du cartilage à développer une arthrose chez certains individus :
L’arthrose primitive est initiée sous l’influence de facteurs de risque qui se combinent à une susceptibilité propre du cartilage à développer une arthrose chez certains individus :
Ainsi, on considère schématiquement qu'il existe trois grands phénotypes d'arthrose primitive qui regroupent la majorité des patients et qui peuvent se combiner chez un même patient :
![]() Parailleurs, à côté de l’arthrose primitive, on distingue les arthroses dites secondaires qui surviennent sur des arthropathies destructrices préexistantes (principalement arthrites microcristallines, arthrites septiques, rhumatismes inflammatoires destructeurs tels que la polyarthrite rhumatoïde ou la spondyloarthrite).
Parailleurs, à côté de l’arthrose primitive, on distingue les arthroses dites secondaires qui surviennent sur des arthropathies destructrices préexistantes (principalement arthrites microcristallines, arthrites septiques, rhumatismes inflammatoires destructeurs tels que la polyarthrite rhumatoïde ou la spondyloarthrite).
![]() La coxarthrose est l'arthrose de l'articulation coxofémorale.
La coxarthrose est l'arthrose de l'articulation coxofémorale.
![]() Entre 40 et 75 ans, la prévalence de la coxarthrose symptomatique en France est de l'ordre de 1 à 5 % de la population, avec une légère prédominance féminine. Dans 50 % des cas, elle est secondaire à un vice architectural de la hanche qu'il faudra systématiquement rechercher avec des radiographies (coxarthrose secondaire sur dysplasie).
Entre 40 et 75 ans, la prévalence de la coxarthrose symptomatique en France est de l'ordre de 1 à 5 % de la population, avec une légère prédominance féminine. Dans 50 % des cas, elle est secondaire à un vice architectural de la hanche qu'il faudra systématiquement rechercher avec des radiographies (coxarthrose secondaire sur dysplasie).
![]() Le diagnostic est radioclinique.
Le diagnostic est radioclinique.
Cliniquement, le diagnostic est évoqué devant :
À l'interrogatoire
![]() Plusieurs indices algofonctionnels, sous forme de questionnaires comme l'indice WOMAC (Western Ontario and McMaster Universities index), le KOOS (Knee Injury and Osteoarthritis Outcome Score) ou l'indice de Lequesne, permettent de suivre l'évolution du retentissement de la coxarthrose.
Plusieurs indices algofonctionnels, sous forme de questionnaires comme l'indice WOMAC (Western Ontario and McMaster Universities index), le KOOS (Knee Injury and Osteoarthritis Outcome Score) ou l'indice de Lequesne, permettent de suivre l'évolution du retentissement de la coxarthrose.![]() Avec l'indice de Lequesne (tableau 8.1) est même proposé un seuil (≥ 10–12) incitant à discuter l'indication de prothèse totale de hanche.
Avec l'indice de Lequesne (tableau 8.1) est même proposé un seuil (≥ 10–12) incitant à discuter l'indication de prothèse totale de hanche.
Tableau 8.1 : ![]() Indice fonctionnel des coxopathies de Lequesne (à titre indicatif).
Indice fonctionnel des coxopathies de Lequesne (à titre indicatif).
| Évaluation | Cotation | |
|---|---|---|
| Douleur ou gêne : | ||
| Douleur nocturne | Aucune | 0 |
| Seulement aux mouvements et dans certaines postures | 1 | |
| Même immobile, sans bouger | 2 | |
| Dérouillage matinal | Aucun ou inférieur à une minute | 0 |
| Pendant quelques minutes | 1 | |
| Plus d'un quart d'heure | 2 | |
| Douleur lors du stationnement debout ou du piétinement pendant une demi-heure | Aucune | 0 |
| Des douleurs | 1 | |
| À la marche | Aucune | 0 |
| Après quelque distance | 1 | |
| Dès les premiers pas et allant croissant | 2 | |
| Gêne lors de la station assise prolongée | Aucune | 0 |
| Douleur | 1 | |
| Marche maximale : | ||
| Aucune limitation Plus de 1 km mais limitée Environ 1 km (environ 15 minutes) 500 à 900 mètres (environ 8 à 15 minutes) 300 à 500 mètres 100 à 300 mètres Moins de 100 mètres Avec une canne ou canne-béquille? Avec deux cannes ou cannes-béquilles? |
0 1 2 3 4 5 6 + 1 + 2 |
|
| Difficultés pour : | ||
| Enfiler une chaussette ou un collant par devant Ramasser un objet à terre Monter et descendre un étage Sortir d'une voiture Retentissement sur l'activité sexuelle |
0 à 2?? 0 à 2 0 à 2 0 à 2 0 à 2 |
|
| Le domaine chirurgical commence lorsque le score est supérieur ou égal à 10–12 points. |
||
* L'utilisation de 1 ou 2 cannes-béquilles majore le score obtenu.
** Cotation : 0 : sans difficulté ; 0,5 : assez facilement ; 1 : avec difficulté ; 1,5 : avec beaucoup de difficulté ; 2 : impossible.
(Source : Lequesne M, Mery C, Samson M, Gérard P. Indexes of severity for osteoarthritis of the hip and knee. Scand J Rheumatol 1987 ;65:85-9.)
À l'examen clinique
![]() Il doit être bilatéral et comparatif, se faire debout, à la marche puis en position couchée.
Il doit être bilatéral et comparatif, se faire debout, à la marche puis en position couchée.
Au total, au terme de l'examen, on doit pouvoir affirmer la responsabilité de la hanche dans le syndrome douloureux.
Les radiographies vont aider à confirmer le diagnostic évoqué cliniquement.
L’examen radiographique (fig. 8.1 et 8.2) comprend un cliché de bassin debout de face et un faux profil de Lequesne de chaque hanche — indispensable, il évalue l’interligne articulaire en avant et en arrière ; l’interligne articulaire normal croît d’arrière en avant.
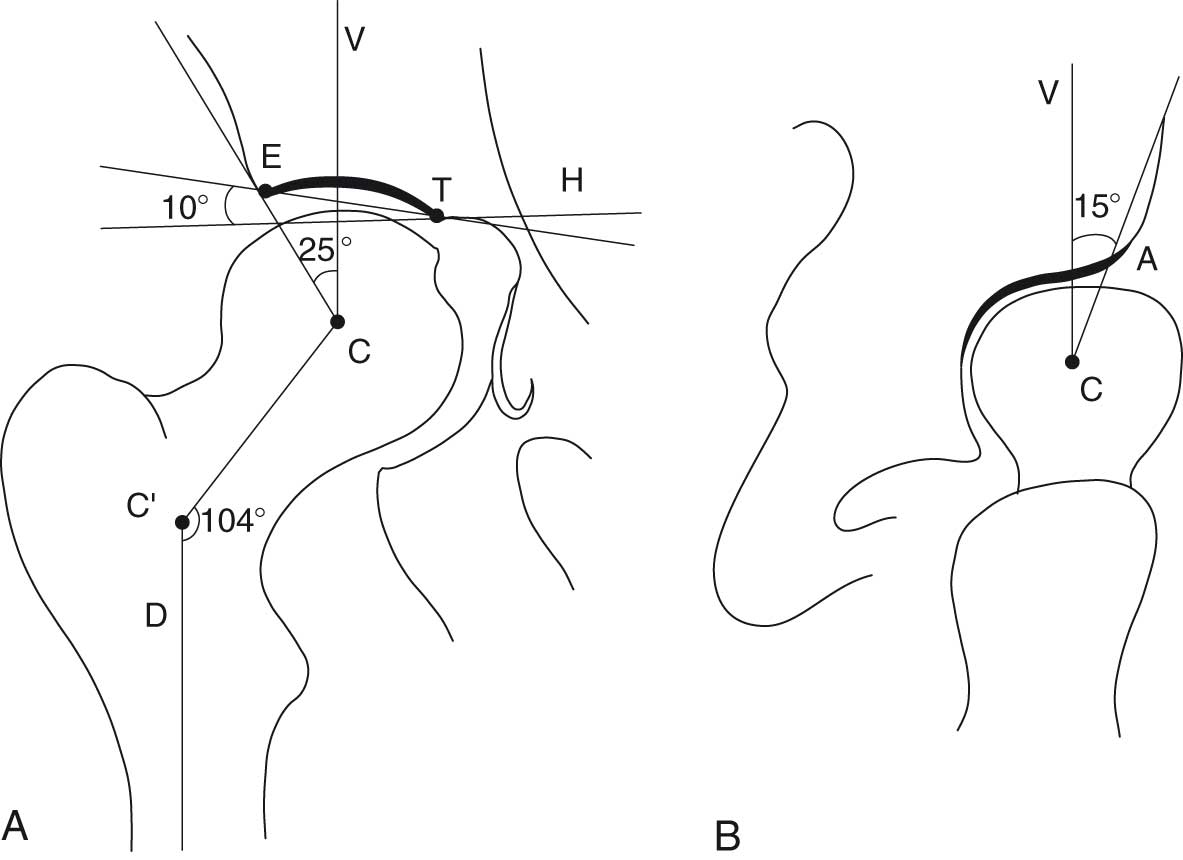
Fig. 8.1 :![]() Coxométrie.
Coxométrie.
A. Hanche de face. B. Faux profil de Lequesne.
Angle VCE : couverture externe de la tête (N > 25°). Angle HTE : obliquité du toit du cotyle (N < 10°). Angle CC'D : céphalo-cervico-diaphysaire (N < 135°). Angle VCA : couverture antérieure de la tête (N > 25°). V : verticale. H : horizontale. C : centre de la tête fémorale. D : axe de la diaphyse fémorale. E : point externe du toit du cotyle. T : point interne du toit du cotyle. A : point antérieur du toit du cotyle.
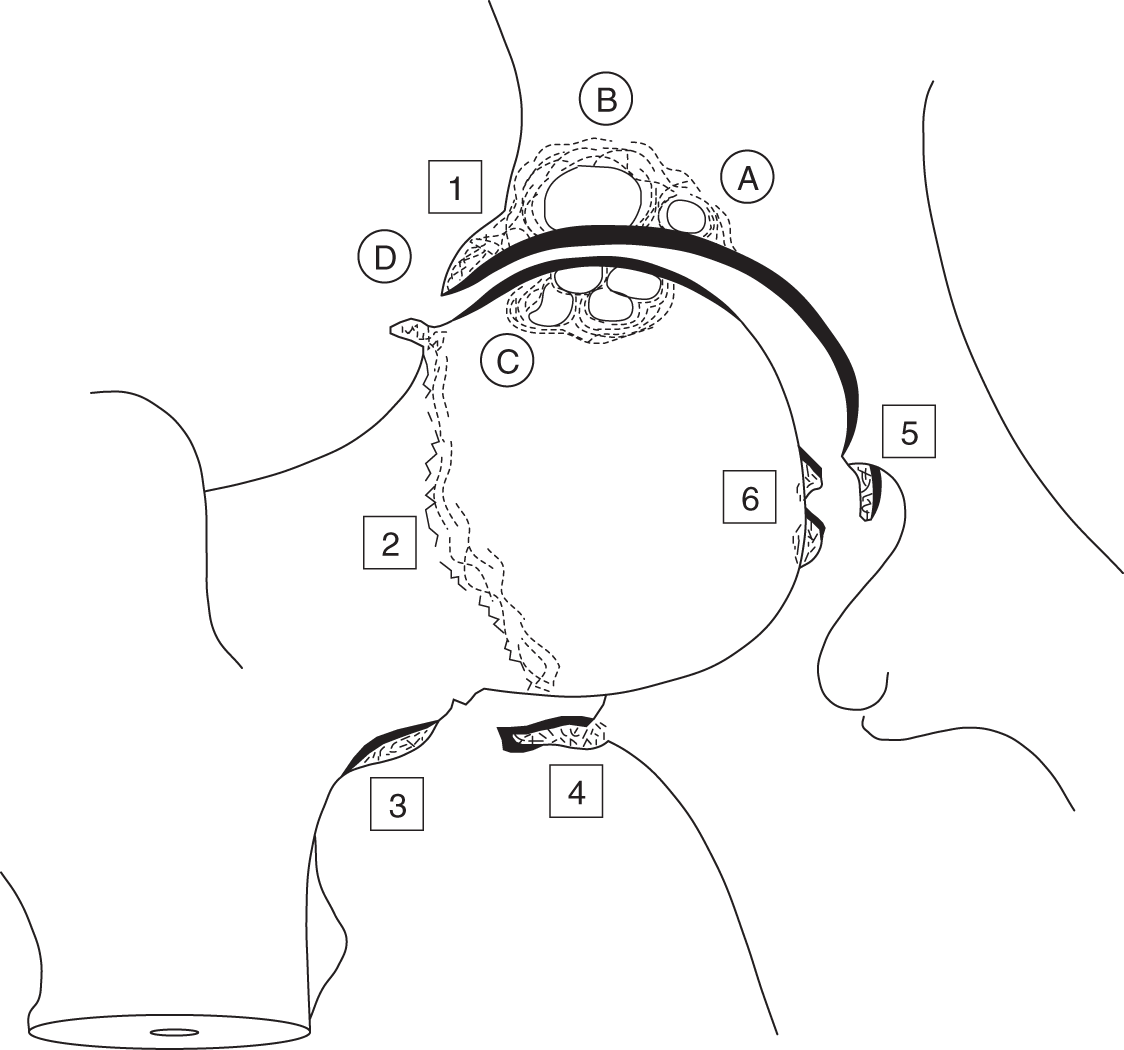
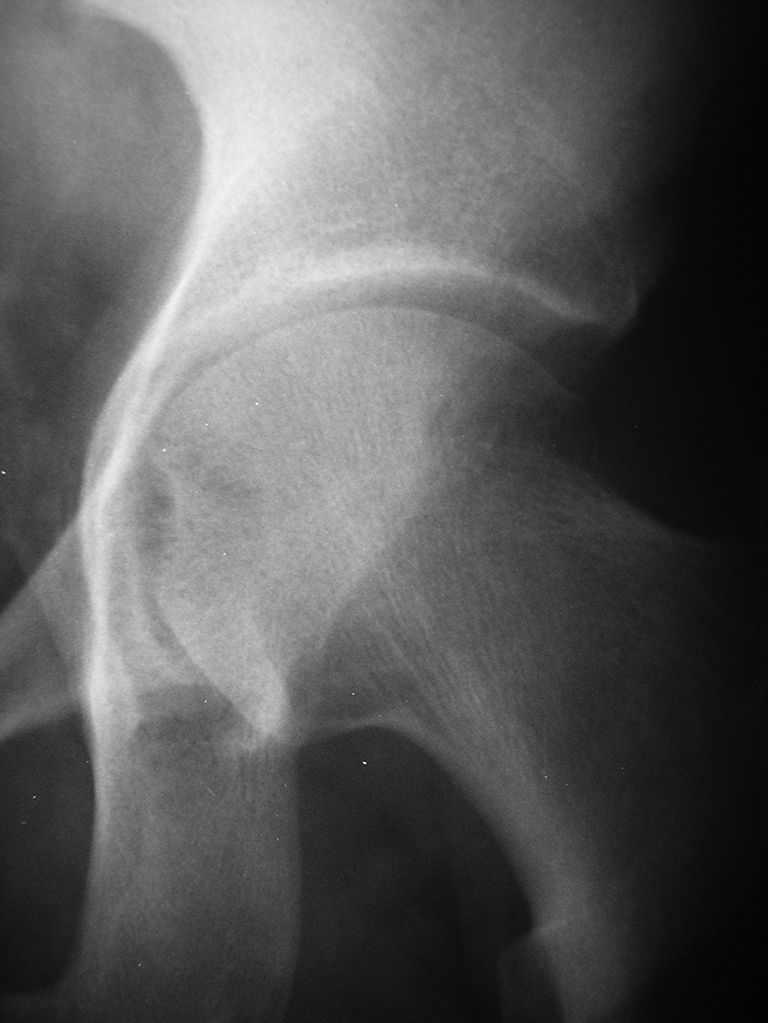
Il existe quatre signes cardinaux de l’arthrose (fig. 8.3), qui ne sont pas forcément tous présents :
Fig. 8-2 :![]() Coxarthrose.
Coxarthrose.
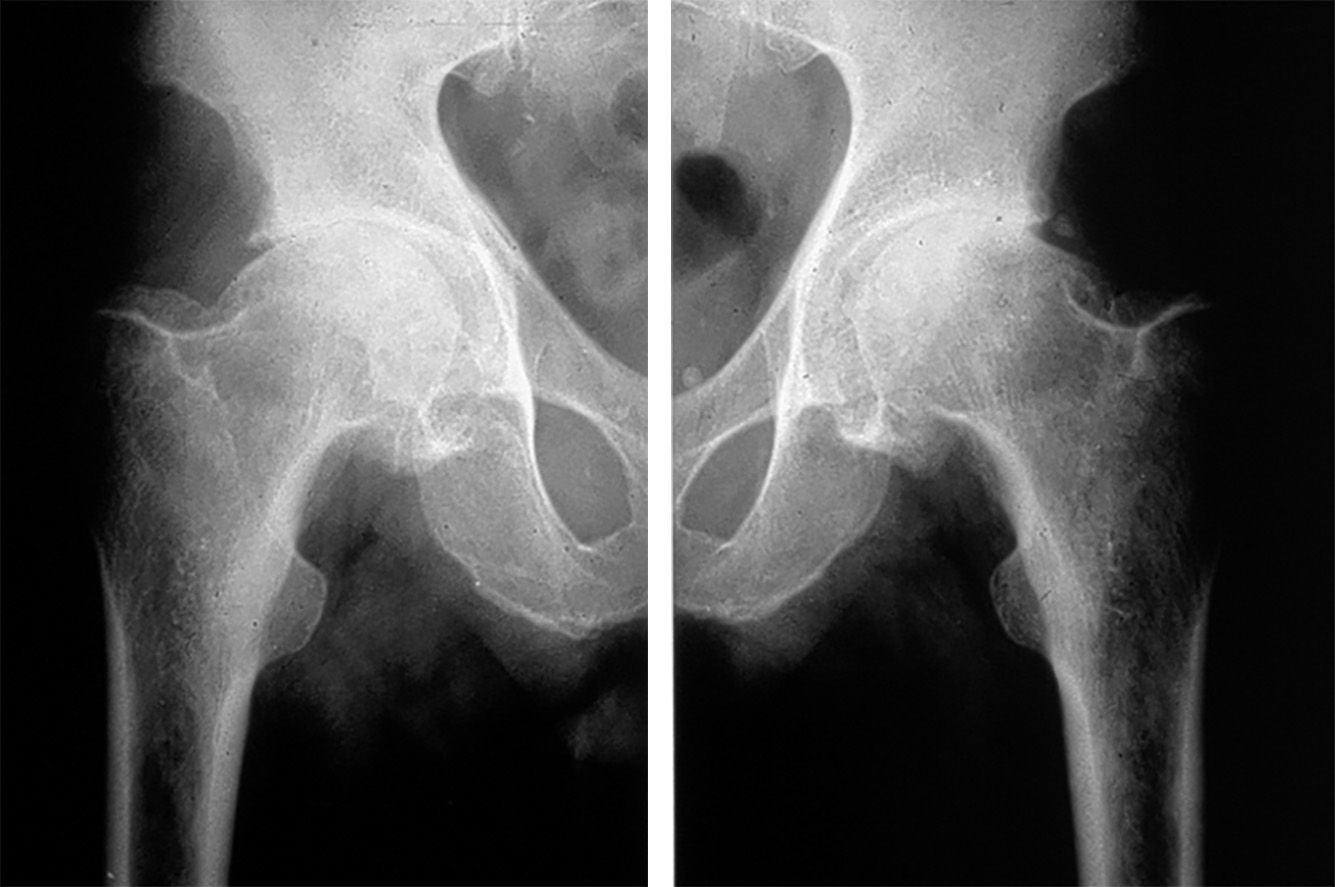
Fig. 8.3. ![]() Coxarthrose polaire supérieure.
Coxarthrose polaire supérieure.
A. Pincement articulaire supérolatérale. B. Ostéocondensation sous-chondrale. C. Géodes sous-chondrales. D. Ostéophytose : 1. cotyloïdienne ; 2. péricapitale ; 3. cervicale inférieure ; 4. sous-capitale ; 5. de l’arrière-fond du cotyle ; 6. périfovéale.
Dans les formes plus évoluées, on observe une perte de sphéricité de la tête fémorale.
La radiographie permet de détecter des formes liées à un vice architectural (dysplasie) grâce à la coxométrie qui évalue les angles de couverture du cotyle et l’obliquité du col fémoral sur le cliché de face.
L’importance de l’atteinte radiologique n’est pas toujours corrélée à la douleur et/ou au retentissement fonctionnel.
L’IRM de hanche n’a pas d’intérêt en présence d’une coxarthrose typique. Cet examen sera discuté en cas de doute avec certains diagnostics différentiels (ostéonécrose, fis-sure, algodystrophie) (cf. infra).
Face à une coxarthrose typique, l’arthroscanner de hanche ne présente pas d’utilité. Cet examen est parfois utilisé en deuxième intention pour rechercher une atteinte cartilagi-neuse coxofémorale sans signes d’arthrose à la radiographie ou une ostéochondroma-tose secondaire à la coxarthrose.
![]() Aucun examen biologique n’est nécessaire au diagnostic. Il n’y a pas de syndrome in-flammatoire au cours de l’arthrose (CRP, VS normales).
Aucun examen biologique n’est nécessaire au diagnostic. Il n’y a pas de syndrome in-flammatoire au cours de l’arthrose (CRP, VS normales).
L’examen du liquide synovial est inutile dans une coxarthrose typique cliniquement et ra-diographiquement. En cas de doute diagnostique, l’analyse du liquide articulaire confirme son caractère « mécanique » (clair, moins de 2 000 cellules/mm3) et l’absence de microcristaux.
Il n’y a pas de test de routine permettant d’évaluer la dégradation du cartilage.
![]() Il existe des grandes variations interindividuelles dans la cinétique d’évolution clinique et/ou radiographique : la progression moyenne du pincement articulaire à la hanche est de 0,2 à 0,3 mm par an. Certaines formes de coxarthrose n’évoluent pas (moins de 10 %) ou peu (surtout les formes supéromédiales). À l’inverse, il existe des épisodes de chondrolyse semi-rapide, voire de chondrolyse rapide, correspondant à la coxarthrose destructrice rapide (CDR).
Il existe des grandes variations interindividuelles dans la cinétique d’évolution clinique et/ou radiographique : la progression moyenne du pincement articulaire à la hanche est de 0,2 à 0,3 mm par an. Certaines formes de coxarthrose n’évoluent pas (moins de 10 %) ou peu (surtout les formes supéromédiales). À l’inverse, il existe des épisodes de chondrolyse semi-rapide, voire de chondrolyse rapide, correspondant à la coxarthrose destructrice rapide (CDR).
La CDR se définit par un pincement de plus de 50 % de l’interligne ou de 2 mm en l’espace d’un an. Elle est caractérisée par une douleur de début brutal, très intense, à re-crudescence nocturne.
La coxarthrose rapidement destructrice évolue très rapidement vers un pincement global de l’interligne sans ostéophytose. Seule la répétition des clichés (à 3 mois d’intervalle mi-nimum) met en évidence la chondrolyse par l’étude du pincement articulaire. L’évolution peut se faire vers l’ostéolyse de la tête fémorale qui perd alors sa sphéricité. Le doute avec une coxite notamment infectieuse ou microcristalline impose la ponction articulaire pour analyser le liquide synovial.
Différentes pathologies congénitales telles que la dysplasie luxante (fig. 8.4) ou la dysplasie interne (fig. 8.5) ou acquises au cours de la croissance sont responsables de vices architecturaux qui vont faire le lit d'une coxarthrose à l'âge adulte lorsqu'elles ne sont pas dépistées et prises en charge. Elles sont détectées à la radiographie standard par la coxométrie.
Fig. 8.4 :![]() Coxarthrose liée à une dysplasie supéro-externe.
Coxarthrose liée à une dysplasie supéro-externe.
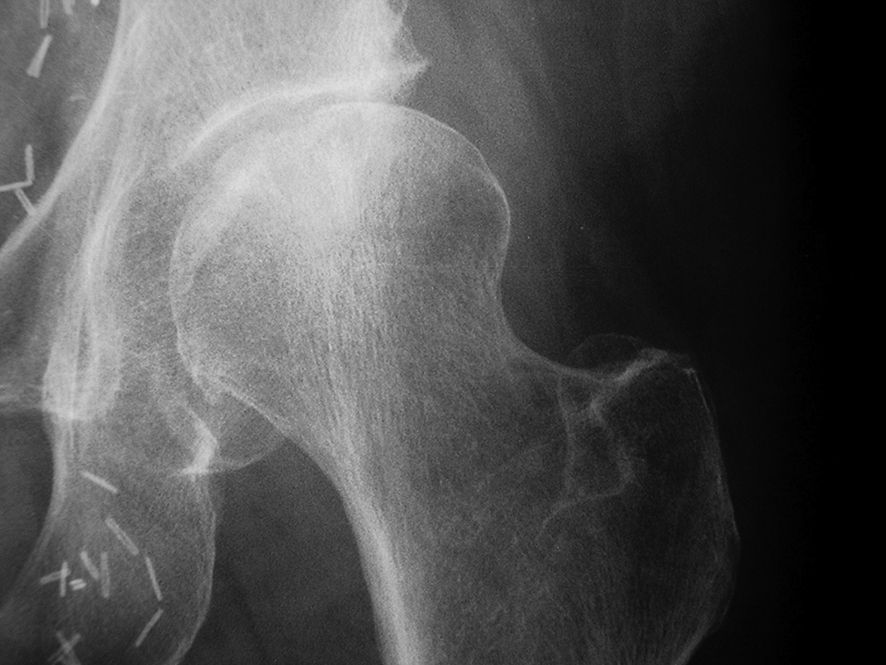
Fig. 8.5 :![]() Coxarthrose liée à une dysplasie interne.
Coxarthrose liée à une dysplasie interne.
Le traitement médical est pluridisciplinaire.
Il combine systématiquement traitement pharmacologique et traitement non pharmacolo-gique et vise à contrôler la douleur et à limiter le retentissement fonctionnel.
Le traitement médical prendra en compte le nombre d’articulations arthrosiques sympto-matiques — s’agit-il d’une coxarthrose isolée incitant aux traitements locaux ? ou s’agit-il d’une coxarthrose dans le cadre d’une polyarthrose ? — ainsi que la présence de comor-bidités qui peuvent limiter certaines prescriptions médicamenteuses (par exemple, AINS per os).
Le traitement médical est résumé tableau 8.2.
Tableau 8.2 : ![]() Traitement médical de la coxarthrose.
Traitement médical de la coxarthrose.
| Mesures non pharmacologiques | Mesures pharmacologiques |
|---|---|
– Éducation du patient avec mesures de ménagement articulaire :
– Port de canne controlatérale notamment lors des poussées – Rééducation douce de la hanche, possiblement en balnéothérapie (pour préserver la mobilité articulaire, la trophicité musculaire et éviter la constitution d’un flessum) – Cure thermale : notamment en cas de coxarthrose dans un contexte de polyarthrose ou en cas de comorbidités limitant les prescriptions médicamenteuses ; a souvent un effet à la fois antalgique et psychologique |
– Antalgique simple de palier I à la demande en fonction de la douleur et non en systématique (paracétamol jusqu’à 3 g par jour) – AINS per os en cure courte en l’absence de contre-indication, à la posologie efficace la plus faible possible pour la durée la plus courte ; prendre en compte les comorbidités et contre-indications dans une population souvent âgée (notamment : maladies cardiovasculaires, antécédent d’ulcère gastroduodénal, insuffisance rénale, maladie hépatique) – Antalgiques de palier II (codéine, tramadol) – Infiltration intra-articulaire de corticoïdes, en cas d’échec du traitement médicamenteux bien conduit |
Les antiarthrosiques d'action lente et les injections d'acide hyaluronique ont été utilisés dans la coxarthrose, sans preuve réelle de leur efficacité symptomatique.
L'efficacité du traitement pourra être évaluée sur :
La tolérance devra être évaluée (particulièrement celle des AINS per os et des opioïdes).
Le renouvellement des traitements, particulièrement pharmacologiques, sera à discuter en fonction de leur efficacité et de leur tolérance.
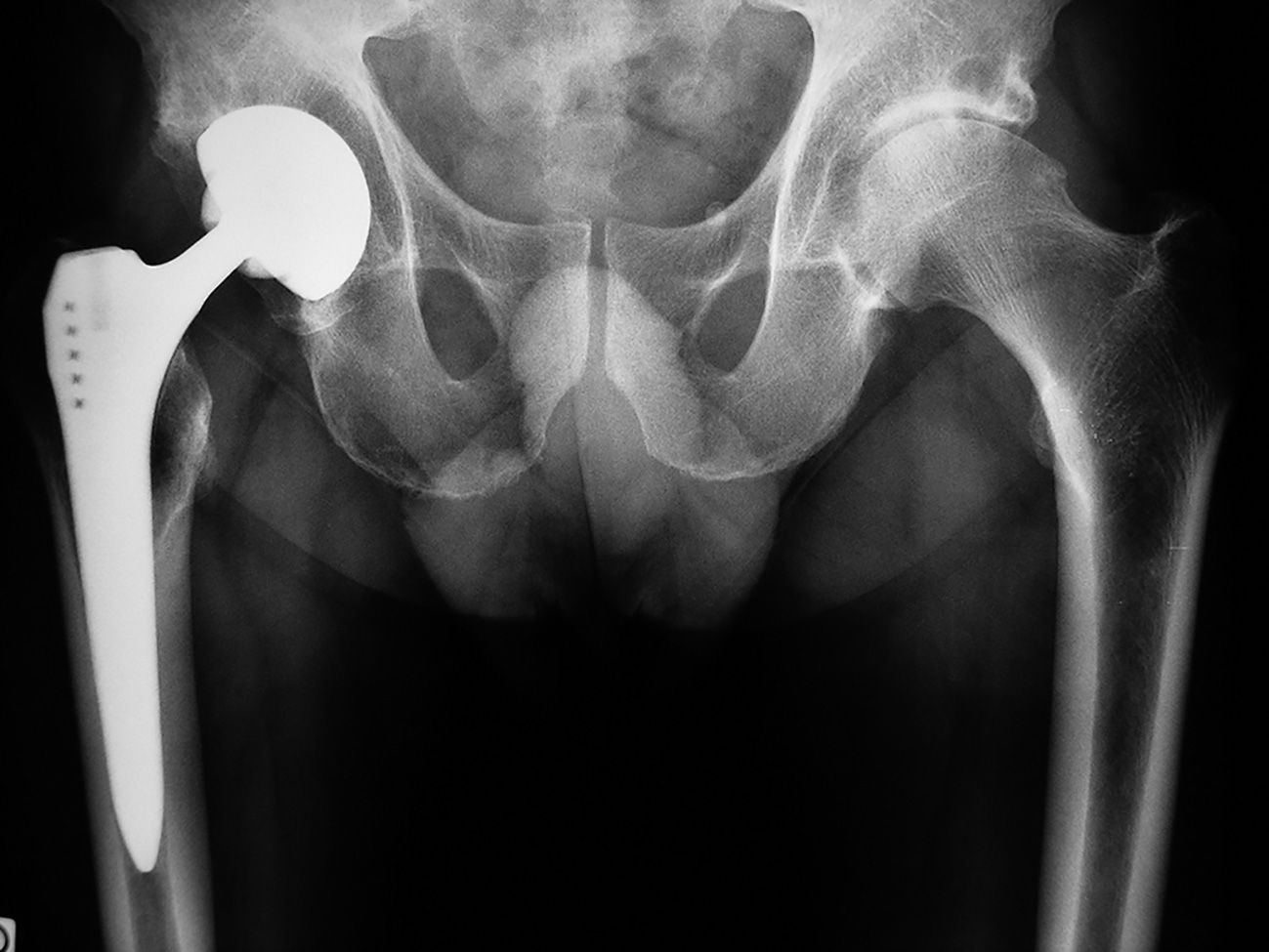
Chirurgie de la prothèse totale de hanche (fig. 8.6)
Fig. 8.6 :![]() Prothèse totale de hanche à droite et coxarthrose à gauche.
Prothèse totale de hanche à droite et coxarthrose à gauche.
![]() La gonarthrose est l’arthrose d’un des différents compartiments du genou : fémoro-tibial latéral (externe), fémoro-tibial médial (interne) et/ou fémoro-patellaire.
La gonarthrose est l’arthrose d’un des différents compartiments du genou : fémoro-tibial latéral (externe), fémoro-tibial médial (interne) et/ou fémoro-patellaire.
![]() Il s'agit de la localisation la plus fréquente d’arthrose aux membres inférieurs, avec une nette prédominance féminine après la ménopause. Entre 40 et 75 ans, l’arthrose du genou touche 2 à 10 % des hommes et 3 à 15 % des femmes en France. Les différentes localisations (fémoro-tibiale latérale, fémoro-tibiale médiale ou fémoro-patellaire) sont volontiers intriquées (15 à 20 % des cas), réalisant des atteintes uni-, bi- ou tricompartimentales. Il faudra préciser chez un patient gonarthrosique le ou les compartiments touchés.
Il s'agit de la localisation la plus fréquente d’arthrose aux membres inférieurs, avec une nette prédominance féminine après la ménopause. Entre 40 et 75 ans, l’arthrose du genou touche 2 à 10 % des hommes et 3 à 15 % des femmes en France. Les différentes localisations (fémoro-tibiale latérale, fémoro-tibiale médiale ou fémoro-patellaire) sont volontiers intriquées (15 à 20 % des cas), réalisant des atteintes uni-, bi- ou tricompartimentales. Il faudra préciser chez un patient gonarthrosique le ou les compartiments touchés.
![]() Le diagnostic est radioclinique.
Le diagnostic est radioclinique.
Clinique
Cliniquement, le diagnostic est évoqué devant :
À l'interrogatoire
![]() Plusieurs indices algofonctionnels sous forme de questionnaires, comme l’indice WOMAC (Western Ontario and MacMaster Universities index) ou l’indice de Lequesne, permettent de suivre l’évolution du retentissement de la gonarthrose.
Plusieurs indices algofonctionnels sous forme de questionnaires, comme l’indice WOMAC (Western Ontario and MacMaster Universities index) ou l’indice de Lequesne, permettent de suivre l’évolution du retentissement de la gonarthrose.![]() Avec l’indice de Lequesne (cf. tableau 8.1) est même proposé un seuil (≥ 10–12) incitant à discuter l’indication potentielle de prothèse totale de genou.
Avec l’indice de Lequesne (cf. tableau 8.1) est même proposé un seuil (≥ 10–12) incitant à discuter l’indication potentielle de prothèse totale de genou.
À l'examen clinique
![]() Il doit être bilatéral et comparatif, se faire debout, à la marche puis en position couchée.
Il doit être bilatéral et comparatif, se faire debout, à la marche puis en position couchée.
Imagerie
Les radiographies vont aider à confirmer le diagnostic évoqué cliniquement.
Il faudra systématiquement demander l’ensemble des incidences radiographiques sui-vantes de manière bilatérale et comparative :
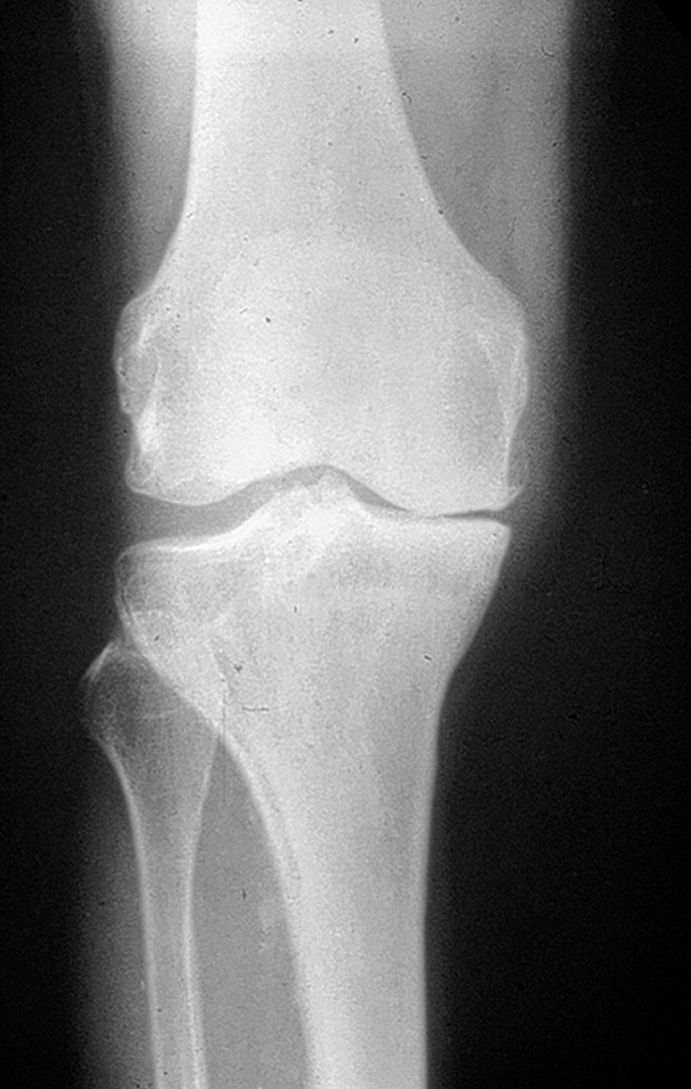
On retrouve les signes cardinaux d'arthrose (fig. 8.7 et 8.8), qui ne sont pas forcément tous présents :
Fig. 8.7 :![]() Gonarthrose fémoro-tibiale médiale : évolution radiographique avec apparition d'une déformation en varus.
Gonarthrose fémoro-tibiale médiale : évolution radiographique avec apparition d'une déformation en varus.
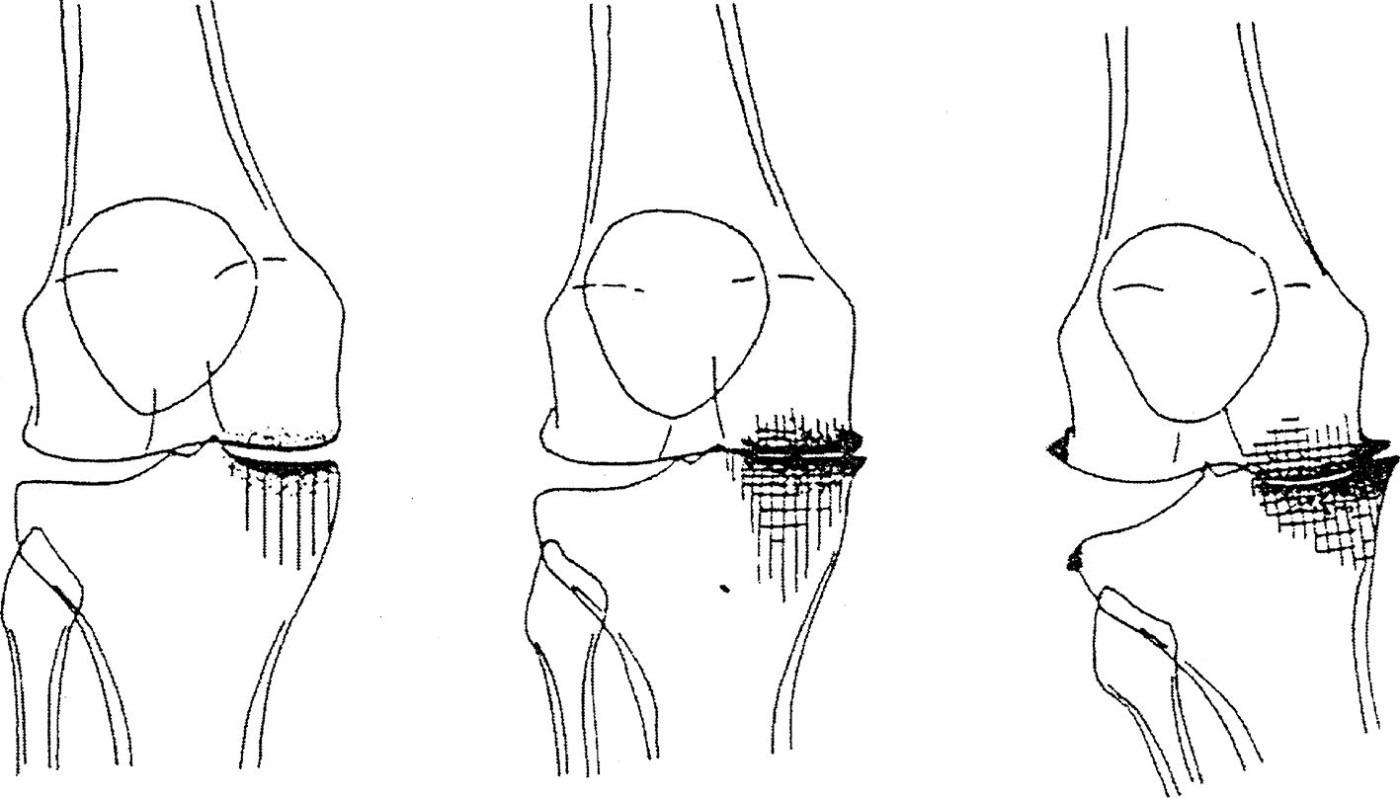
Fig. 8.8 :![]() Gonarthrose fémoro-tibiale médiale.
Gonarthrose fémoro-tibiale médiale.
L'IRM n'a pas d'intérêt en cas de gonarthrose typique. Elle n'est réalisée qu'en cas de doute pour éliminer certains diagnostics différentiels (atteinte méniscale, ostéonécrose, fissure) (cf. infra).
Biologie
![]() Aucun examen biologique n'est nécessaire au diagnostic. Il n'y a pas de syndrome inflammatoire (CRP et VS normales).
Aucun examen biologique n'est nécessaire au diagnostic. Il n'y a pas de syndrome inflammatoire (CRP et VS normales).
Il n'y a pas de test de routine permettant d'évaluer la dégradation du cartilage.
En cas d'épanchement, la ponction retrouvera un liquide mécanique.
![]() Le diagnostic associant douleur mécanique du genou et anomalies radiographiques compatibles chez un patient ayant un âge compatible et des facteurs de risque de gonarthrose est habituellement facile.
Le diagnostic associant douleur mécanique du genou et anomalies radiographiques compatibles chez un patient ayant un âge compatible et des facteurs de risque de gonarthrose est habituellement facile.
Il faudra parfois évoquer :
![]() L'évolution de la gonarthrose se fait par poussées et est très variable à l’échelon individuel.
L'évolution de la gonarthrose se fait par poussées et est très variable à l’échelon individuel.
Il existe des périodes douloureuses alternant avec des périodes d'accalmie.
Il existe parfois une discordance radioclinique avec des patients peu douloureux et gênés bien que la radiographie montre des signes d'arthrose évoluée, et inversement.
La présence d'un épanchement articulaire à répétition ou chronique est un facteur de mauvais pronostic d'évolution de la gonarthrose.
Gonarthrose destructrice rapide
Définie par une aggravation rapide du pincement articulaire de plus de 50 % en 1 an.
Elle touche particulièrement les patients présentant des épanchements chroniques ou récidivants du genou.
Il faut alors rechercher l'existence d'une chondrocalcinose articulaire associée.
Secondaires à une autre pathologie (gonarthroses secondaires)
Certaines gonarthroses sont secondaires à :
Le contexte clinique et la radiographie standard (montrant typiquement une atteinte tri-compartimentale) suffisent en général à évoquer ce diagnostic de gonarthrose secon-daire.
Traitement médical
Il est pluridisciplinaire.
Il combine systématiquement traitement pharmacologique et traitement non pharmacolo-gique et vise à contrôler la douleur et à limiter le retentissement fonctionnel.
Le traitement médical prendra en compte le nombre d’articulations arthrosiques sympto-matiques — s’agit-il d’une gonarthrose isolée incitant aux traitements locaux ? ou s’agit-il d’une gonarthrose dans le cadre d’une polyarthrose ? — ainsi que la présence de co-morbidités qui peuvent limiter certaines prescriptions médicamenteuses (par exemple, AINS per os).
Le traitement médical est résumé tableau 8.3.
L’efficacité du traitement pourra être évaluée sur :
La tolérance devra être évaluée très régulièrement (particulièrement celle des AINS per os et des opioïdes).
Le renouvellement des traitements, particulièrement pharmacologiques, sera à discuter en fonction de leur efficacité et de leur tolérance.
Tableau 8.3 : ![]() Traitement médical de la gonarthrose.
Traitement médical de la gonarthrose.
| Mesures non pharmacologiques | Mesures pharmacologiques |
|---|---|
– Éducation du patient avec mesures de ménagement articulaire :
– Lutter contre le flessum par un programme d’auto-exercices – Cure thermale : notamment en cas de gonarthrose dans un contexte de polyarthrose ou en cas de comorbidités limitant les prescriptions médicamenteuses ; a souvent un effet à la fois antalgique et psychologique |
– Antalgique simple de palier I à la demande en fonction de la douleur et non en systématique (paracétamol jusqu’à 3 g par jour). – AINS per os en cure courte en l’absence de contre-indication, à la posologie efficace la plus faible et pour la durée la plus courte ; prendre en compte les comorbidités et contre-indications (notamment : maladies cardiovasculaires, antécédent d’ulcère gastroduodénal, insuffisance rénale, maladie hépatique). – AINS en topiques locaux – Antalgiques de palier II (codéine, tramadol) – Infiltrations intra-articulaires de dérivés cortisoniques, notamment en cas d’épanchement – Infiltrations intra-articulaires d’acide hyaluronique (ont été déremboursées par l’assurance maladie) – Anti-arthrosiques d’action lente (glucosamine, chondroïtine, insaponifiables d’avocat et de soja) dont l’efficacité est modeste (ont été déremboursés par l’assurance maladie) |
Traitement chirurgical
Il est à proposer en cas de gonarthrose fémoro-tibiale symptomatique avec retentisse-ment clinique important (douleur et handicap) malgré un traitement médical bien conduit. L’imagerie seule ne permet pas de porter l’indication de la mise en place d’une prothèse de genou car le degré de l’atteinte radiographique est imparfaitement corrélé aux symp-tômes. On pourra s’aider de l’indice de Lequesne (seuil retenu ≥ 10–12) (cf. tableau 8.1).
Prothèses du genou
Traitement dit conservateur par ostéotomie de réaxation
Atteinte souvent bilatérale et symétrique.
À l'interrogatoire
À l'examen clinique
On réalisera des clichés de face, de profil en charge, en schuss, et une incidence axiale à 30° qui permettra de confirmer le diagnostic.
Les incidences axiales mettent en évidence une diminution ou une disparition de l’interligne latéral, associée à une ostéophytose patellaire trochléenne latérale (fig. 8.9), visible aussi sur le profil.
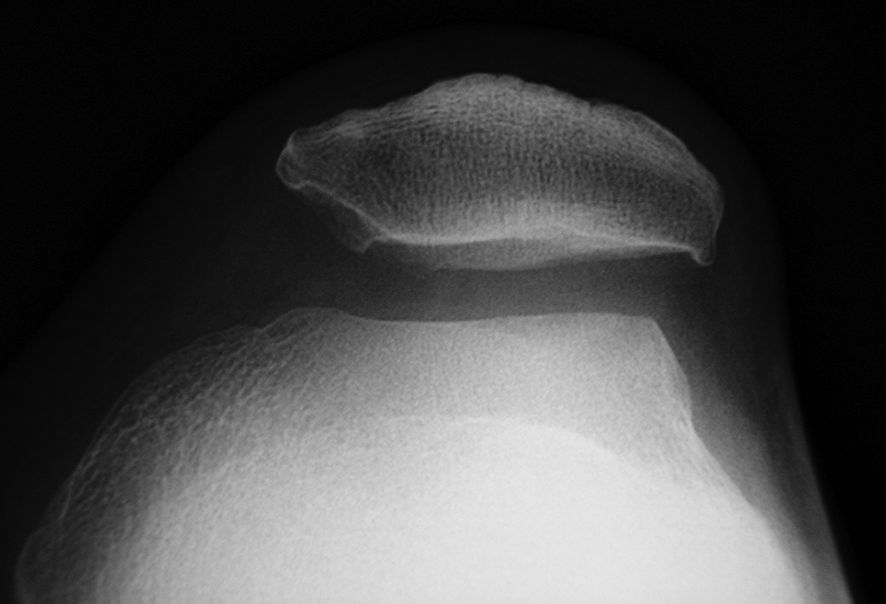
On recherchera des signes de dysplasie trochléo-patellaire (fig. 8.10).
Fig. 8.9 :![]() Arthrose fémoro-patellaire avec amincissement de l'interligne latéral.
Arthrose fémoro-patellaire avec amincissement de l'interligne latéral.
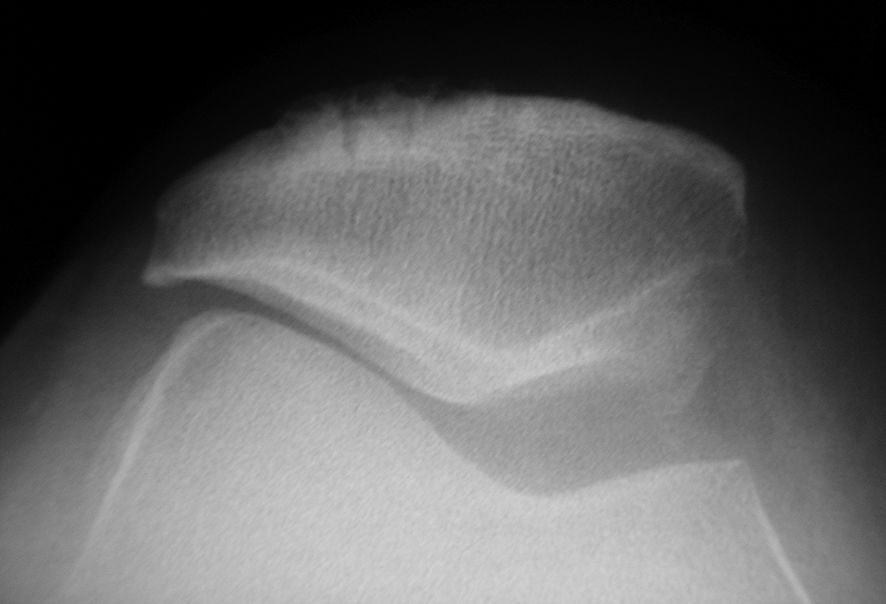
Fig. 8.10 :![]() Dysplasie trochléopatellaire.
Dysplasie trochléopatellaire.
![]() L’arthrose digitale (base du pouce, articulation interphalangienne distale et, moins souvent, articulation interphalangienne proximale) est avec le genou la localisation la plus fréquente de l’arthrose en général. Elle est plus volontiers associée à l’arthrose des genoux et elle s’intègre parfois dans une polyarthrose.
L’arthrose digitale (base du pouce, articulation interphalangienne distale et, moins souvent, articulation interphalangienne proximale) est avec le genou la localisation la plus fréquente de l’arthrose en général. Elle est plus volontiers associée à l’arthrose des genoux et elle s’intègre parfois dans une polyarthrose.
![]() L’arthrose digitale prédomine chez les femmes après la ménopause et chez les sujets ayant des antécédents familiaux au premier degré. Parmi les sujets avec arthrose digitale radiographique, 20 % en souffrent, sous la forme de douleurs mécaniques pouvant toucher tous les doigts. L’atteinte des articulations interphalangiennes distales est la forme la plus fréquente, suivi de l’arthrose de la base du pouce (arthrose trapézométacarpienne ou rhizarthrose), favorisée par des microtraumatismes répétés ou par un vice de la statique du premier métacarpien.
L’arthrose digitale prédomine chez les femmes après la ménopause et chez les sujets ayant des antécédents familiaux au premier degré. Parmi les sujets avec arthrose digitale radiographique, 20 % en souffrent, sous la forme de douleurs mécaniques pouvant toucher tous les doigts. L’atteinte des articulations interphalangiennes distales est la forme la plus fréquente, suivi de l’arthrose de la base du pouce (arthrose trapézométacarpienne ou rhizarthrose), favorisée par des microtraumatismes répétés ou par un vice de la statique du premier métacarpien.
![]() À l'interrogatoire
À l'interrogatoire
À l'examen clinique
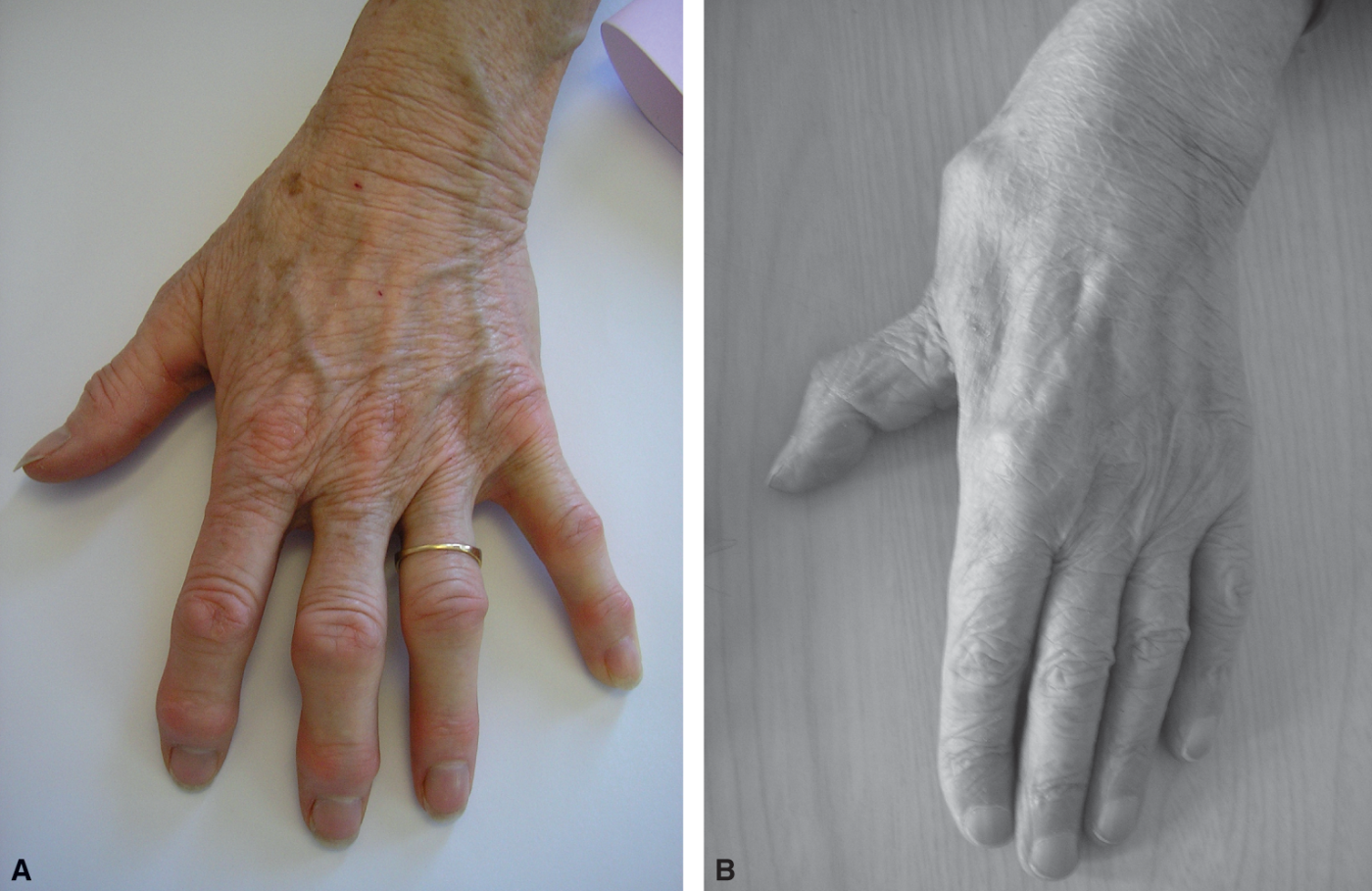
Fig. 8.11 :![]() Arthrose digitale.
Arthrose digitale.
A. Atteintes caractéristiques des articulations interphalangiennes distales et proximales. B. Rhizarthrose. Déformation du pouce avec pouce adductus.
![]() L'arthrose digitale est parfois invalidante par les douleurs et/ou la gêne fonctionnelle et/ou la gêne esthétique. Des indices algofonctionnels permettent de quantifier son retentissement. L’évolution montre une régression et une diminution des douleurs dans le temps au prix de l’installation de nodules, parfois déformants, possiblement handicapants sur le plan fonctionnel dans les gestes de la vie quotidienne.
L'arthrose digitale est parfois invalidante par les douleurs et/ou la gêne fonctionnelle et/ou la gêne esthétique. Des indices algofonctionnels permettent de quantifier son retentissement. L’évolution montre une régression et une diminution des douleurs dans le temps au prix de l’installation de nodules, parfois déformants, possiblement handicapants sur le plan fonctionnel dans les gestes de la vie quotidienne.
L'arthrose érosive des doigts est une forme destructrice d’arthrose définie par la présence d’érosion à la radiographie des mains.
Cliniquement, il s’agit d’une forme plus sévère avec :
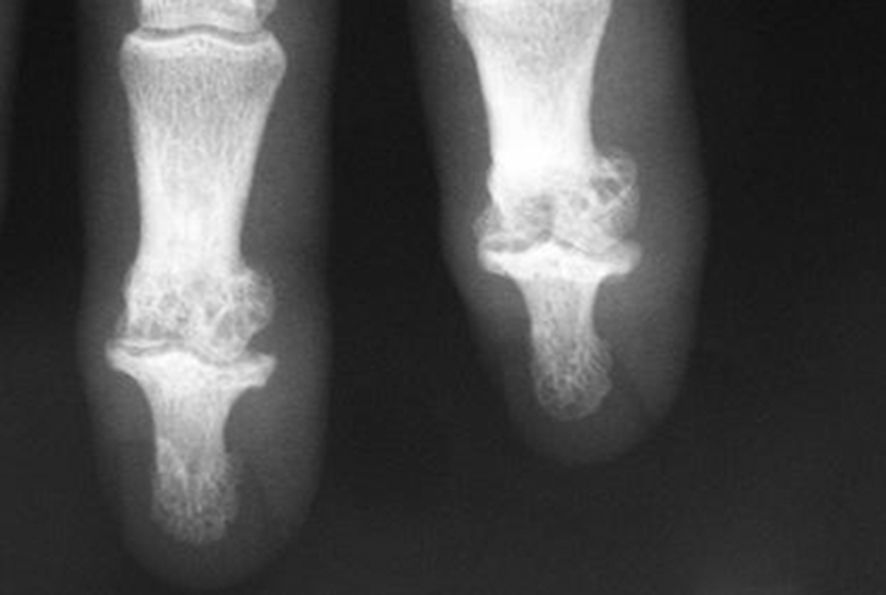
La radiographie des mains de face confirme l’atteinte érosive et destructrice avec des géodes et un pincement total de l’interligne articulaire avec un aspect en « aile de mouette » (fig. 8.12). La destruction ou l’effondrement de la plaque osseuse sous-chondrale est un équivalent d’érosion.
Dans les formes les plus inflammatoires, ces atteintes peuvent ressembler à un rhuma-tisme inflammatoire, en particulier au rhumatisme psoriasique compte tenu des localisa-tions sur les articulations interphalangiennes distales.
Fig. 8.12 :![]() Arthrose digitale érosive touchant les articulations interphalangiennes distales avec aspect en « aile de mouette ».
Arthrose digitale érosive touchant les articulations interphalangiennes distales avec aspect en « aile de mouette ».
Le traitement médical est résumé dans le tableau 8.4.
Les injections d’acide hyaluronique n’ont pas leur place dans le traitement de l’arthrose digitale.
Tableau 8.4 : ![]() Traitement médical de l'arthrose digitale.
Traitement médical de l'arthrose digitale.
| Mesures non pharmacologiques | Mesures pharmacologiques |
|---|---|
| – Éducation du patient avec mesures de ménagement articulaire lors des poussées – Auto-exercices de renforcement musculaire et de travail des amplitudes articulaires – Orthèse digitale pour mettre l’articulation au repos et possiblement éviter les déformations notamment des articulations |
– Antalgique simple de palier I à la demande en fonction de la douleur et non en systématique (paracétamol jusqu’à 3 g par jour). – AINS topiques locaux (à préférer dans cette localisation d’arthrose) – AINS per os en cure courte en l’absence de contre-indication, à la posologie efficace la plus faible et pour la durée la plus courte possible ; prendre en compte les comorbidités et contre-indications (notamment : maladies cardiovasculaires, antécédent d’ulcère gastroduodénal, insuffisance rénale, maladie hépatique) – Rarement antalgiques de palier II (codéine, tramadol) – Infiltration intra-articulaire de dérivés cortisoniques en cas de douleurs rebelles – Anti-arthrosiques d’action lente (chondroïtine sulfate) parfois recommandés (ont été déremboursés) |
De l'arthrose des interphalangiennes
De la rhizarthrose
![]() Les localisations arthrosiques en dehors de la main, du genou et de la hanche sont rares.
Les localisations arthrosiques en dehors de la main, du genou et de la hanche sont rares.
Elles doivent systématiquement faire chercher une cause associée (traumatique, micro-cristalline, rhumatisme inflammatoire, etc.).
L'omarthrose est l'arthrose de l'articulation scapulo-humérale.
Il existe deux types d'omarthrose :
On demande un cliché de face et de profil des deux épaules (examen bilatéral et compa-ratif) et les rotations médiales et latérales de l’épaule, à la recherche de calcifications à l’insertion des tendons de la coiffe, de signes d’une tendinopathie, d’un autre diagnostic différentiel de douleurs mécaniques de l’épaule. Les radiographies confirment le diagnostic devant la présence des signes habituels (pincement, ostéophytes, géodes et ostéocondensation) et détermineront si l’omarthrose est centrée ou excentrée.
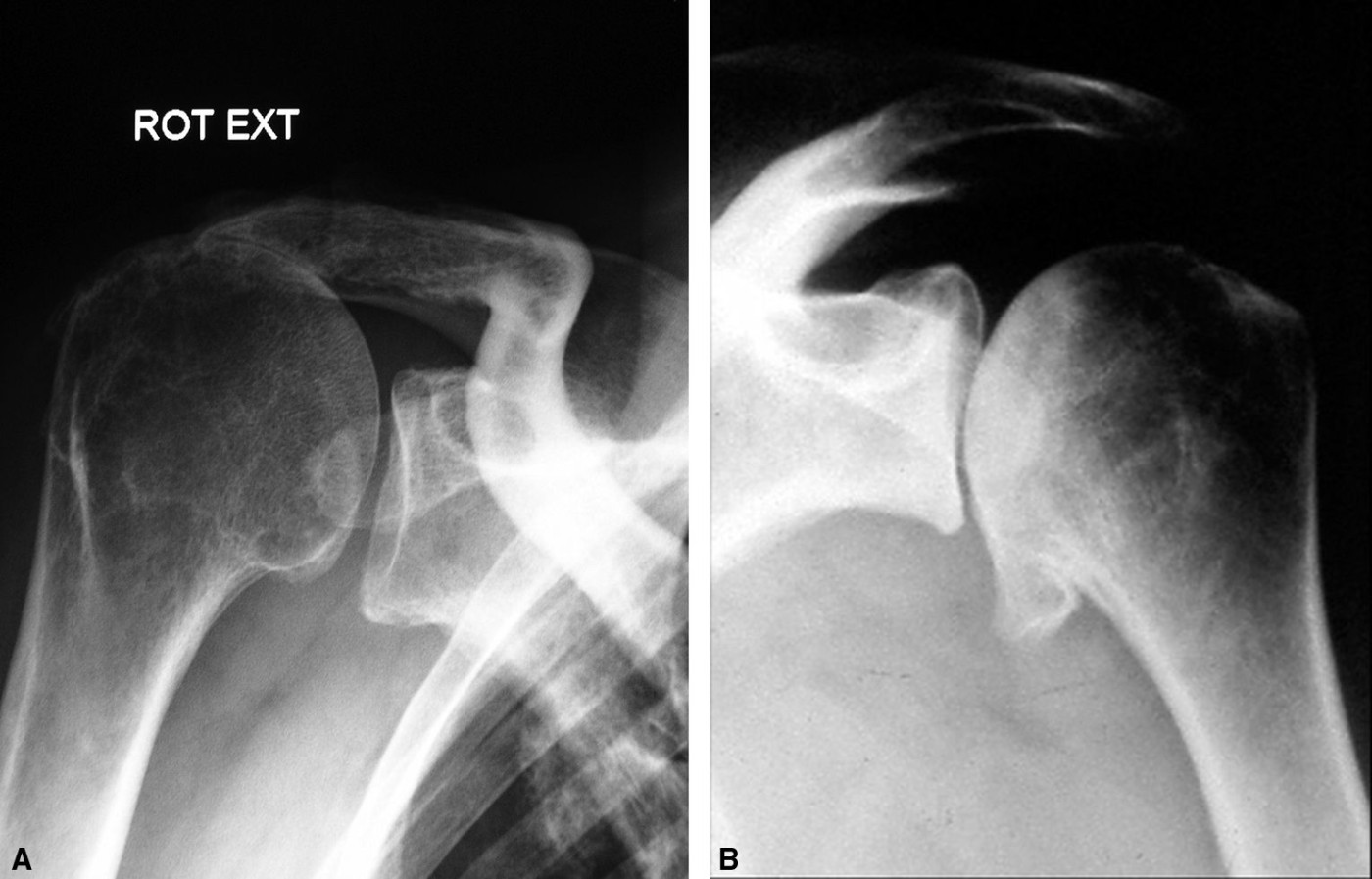
Fig. 8.13. ![]() Radiographies d’une omarthrose excentrée secondaire à la rupture de la coiffe des rotateurs à gauche et d’une omarthrose centrée à droite.
Radiographies d’une omarthrose excentrée secondaire à la rupture de la coiffe des rotateurs à gauche et d’une omarthrose centrée à droite.
Légende :
Dans le respect de la Réforme du deuxième cycle des études médicales (R2C), les connaissances rassemblées sur ce site sont hiérarchisées en rang A, rang B et rang C à l'aide de balises et d'un code couleur :
![]() Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
![]() Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
![]() Connaissances spécifiques à un DES donné (troisième cycle).
Connaissances spécifiques à un DES donné (troisième cycle).
