Rachialgies
![]() Une rachialgie, qu’elle soit cervicale, thoracique ou lombaire, est un symptôme dont l’étiologie peut être extrêmement variée et qui impose un raisonnement rigoureux (fig. 3.1).
Une rachialgie, qu’elle soit cervicale, thoracique ou lombaire, est un symptôme dont l’étiologie peut être extrêmement variée et qui impose un raisonnement rigoureux (fig. 3.1).
Nous allons aborder la démarche diagnostique à suivre systématiquement devant toute rachialgie et nous distinguerons :
Cette démarche diagnostique est valable quel que soit l’étage douloureux. Il existe cependant des particularités justifiant d’étudier ensuite séparément les trois étages rachidiens :
La grande majorité des rachialgies sont communes et sans gravité. En revanche, les rachialgies secondaires sont rares, mais potentiellement graves, notamment par le risque de complication neurologique. Tout le principe de la démarche diagnostique est d’éliminer les causes secondaires justifiant la réalisation d’examens complémentaires biologiques et d’imagerie, avant de conclure à une étiologie commune (fig. 3.1).
L’absence de syndrome rachidien avec contracture des muscles paravertébraux et l’absence de reproduction des douleurs à la mobilisation du rachis doivent faire évoquer une origine viscérale aux douleurs, très trompeuse. Le tableau 3.1 résume les principales étiologies viscérales à évoquer, en fonction de l’étage rachidien concerné (non exhaustif).
Fig. 3.1.![]() Démarche diagnostique face à une rachialgie aiguë.
Démarche diagnostique face à une rachialgie aiguë.
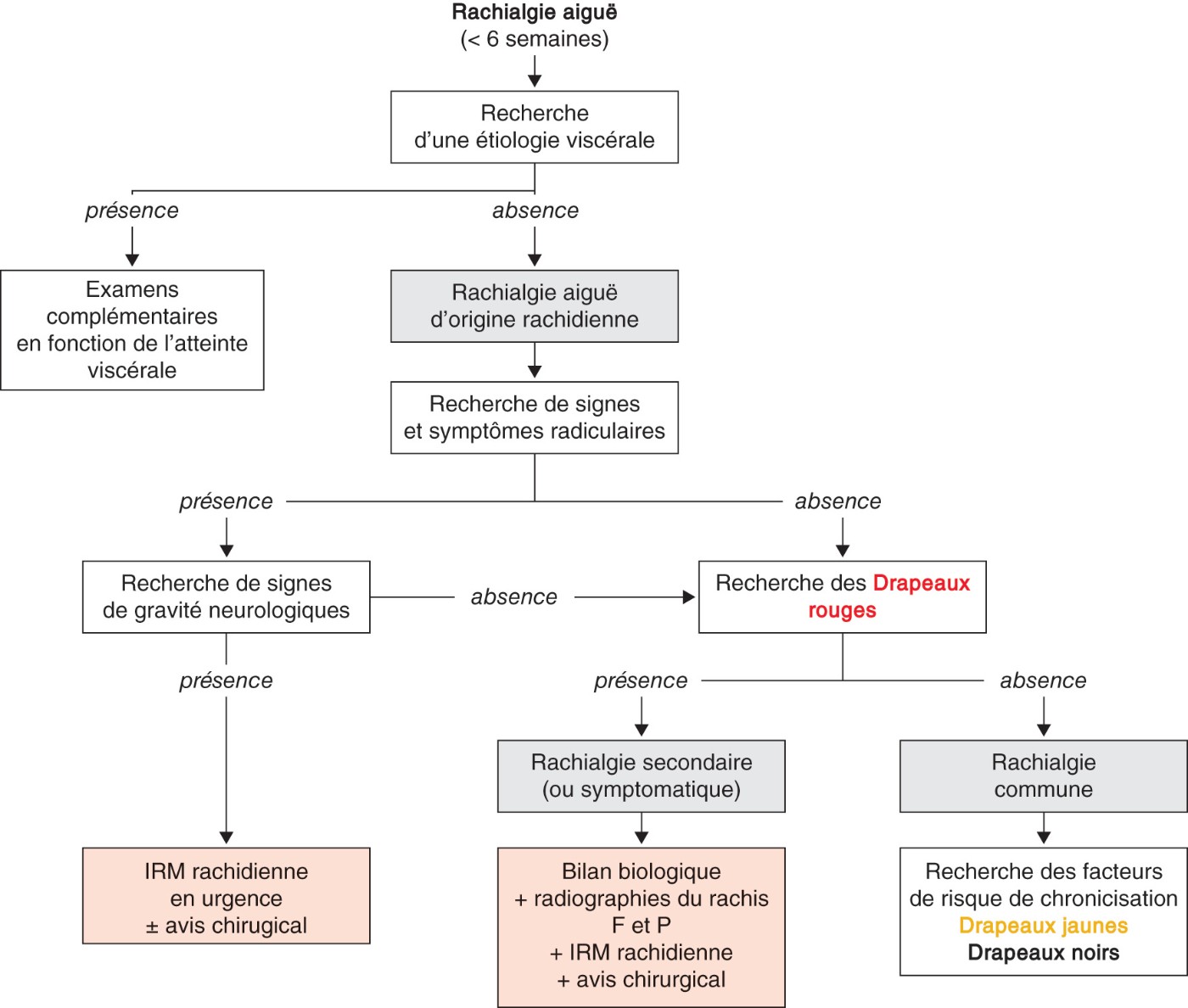
Tableau 3.1.![]() Principales étiologies viscérales à évoquer devant des douleurs rachidiennes (douleurs projetées), en fonction de l’étage rachidien.
Principales étiologies viscérales à évoquer devant des douleurs rachidiennes (douleurs projetées), en fonction de l’étage rachidien.
| Localisation cervicale | Localisation thoracique | Localisation lombaire | |
|---|---|---|---|
| L’absence de syndrome rachidien doit faire évoquer des douleurs projetées, surtout si la mobilisation du rachis ne reproduit pas les douleurs. | |||
| ORL | Infection de la sphère ORL ou tumeurs ORL | ||
| Cardiovasculaire | Dissection artérielle cervicale : cervicalgies inhabituelles et persistantes, association à des céphalées inhabituelles, signes neurologiques focaux | Insuffisance coronarienne (angor, infarctus du myocarde) Péricardite Anévrisme ou dissection de l’aorte thoracique |
Anévrisme de l’aorte abdominale : tableau douloureux chronique ou aigu lorsque fissuraire, avec asymétrie tensionnelle, abolition d’un pouls, souffle aortique |
| Pleuropulmonaire | Cancer bronchique Pleurésie infectieuse ou tumorale (mésothéliome, cancer bronchique) Tumeur médiastinale |
||
| Digestive | Œsophagite Tumeur de l’œsophage |
Ulcère gastrique ou duodénal Affection hépatobiliaire Œsophagite Pancréatite Tumeur de l’estomac, de l’œsophage, du pancréas |
Tumeur digestive (gastrique, rectocolique ou pancréatique) |
| Urologique | Pathologie des voies urinaires : Colite néphrétique fébrile/anurique/hyperalgique Hydronéphrose Tumeur |
||
| Pelvien | Tumeur pelvienne Adénopathies ou fibrose rétropéritonéale |
||
Les drapeaux rouges ont pour objectif d’alerter le clinicien et lui faire suspecter une étiologie secondaire de rachialgie.
Drapeaux rouges
Le tableau 3.2 résume ces drapeaux rouges en fonction de l’étage rachidien concerné.
Tableau 3.2.![]() Drapeaux rouges faisant évoquer une étiologie secondaire des rachialgies, en fonction de l’étage rachidien.
Drapeaux rouges faisant évoquer une étiologie secondaire des rachialgies, en fonction de l’étage rachidien.
| Localisation cervicale | Localisation thoracique | Localisation lombaire | |
|---|---|---|---|
| Étage rachidien | Cette localisation est un drapeau rouge en soi | ||
| Type de douleur | Douleur de type non mécanique : douleur d’aggravation progressive, présente au repos et en particulier durant la nuit | ||
| Terrain, antécédents | Âge d’apparition inférieur à 20 ans ou supérieur à 55 ans Antécédent de cancer Antécédent de chirurgie rachidienne associé à une modification de la symptomatologie Antécédent de rhumatisme inflammatoire Usage de drogue intraveineuse, usage prolongé de corticoïdes, contexte d’immunosuppression |
||
| Anamnèse | Circonstance d’apparition des rachialgies, cinétique du traumatisme le cas échéant Bactériémie récente |
||
| Altération de l’état général | Fièvre Perte de poids inexpliquée Fatigue, sueurs nocturnes Adénopathies |
||
| Examen clinique rachidien | Déformation structurelle importante de la colonne | ||
| Signes neurologiques | Paraplégie spastique Syndrome radiculaire lésionnel, déficit moteur Syndrome sous-lésionnel Névralgie cervicobrachiale Signe de Claude Bernard-Horner (entre C8 et T1) |
Paraplégie Douleurs thoraciques en ceinture associées à une anesthésie en bande |
Symptôme neurologique étendu (déficit dans le contrôle des sphincters vésicaux ou anaux, déficit moteur au niveau des membres inférieurs, syndrome de la queue de cheval) Paresthésie au niveau du pubis ou du périnée |
Il est important de noter que les drapeaux rouges sont des éléments de l’interrogatoire et de l’examen clinique. Ceci implique :
Bien que rares, elles sont potentiellement graves, et il faut y penser systématiquement.
On est alerté par un début insidieux, une évolution progressivement croissante, un rythme inflammatoire typiquement insomniant, le caractère rebelle aux traitements symptomatiques, l’intensité des douleurs, les localisations multiples ou atypiques, le contexte et les antécédents (tumoraux et infectieux notamment).
Les principales étiologies de rachialgies secondaires sont réparties en quatre grandes origines :
Tumeurs vertébrales
Tumeurs intrarachidiennes
![]() Elles sont rares, dominées par le neurinome et le méningiome, qui sont bénins, mais il existe de rares tumeurs malignes graves, de type astrocytome ou épendymome.
Elles sont rares, dominées par le neurinome et le méningiome, qui sont bénins, mais il existe de rares tumeurs malignes graves, de type astrocytome ou épendymome.
![]() La spondylodiscite infectieuse ou, plus rarement, spondylite, nécessite un diagnostic bactériologique (cf. item 156 au chapitre 11).
La spondylodiscite infectieuse ou, plus rarement, spondylite, nécessite un diagnostic bactériologique (cf. item 156 au chapitre 11).
Ces affections incluent les rhumatismes inflammatoires chroniques et les rhumatismes microcristallins.
La spondyloarthrite est à évoquer par sa prévalence (0,3 à 0,6 %), notamment chez les adultes jeunes. Les rachialgies peuvent concerner tous les étages rachidiens. Les lombalgies sont fréquemment associées à des fessalgies (sacro-iliite) de caractéristiques typiquement inflammatoires. Il conviendra de rechercher des réveils nocturnes, une raideur matinale, l’association à des lombalgies inflammatoires et/ou des enthésites, un contexte familial, la présence de signes extra-articulaires associés (diarrhée, inflammation oculaire, psoriasis) (cf. item 197 au chapitre 18).
Une atteinte C1-C2 peut se rencontrer dans le cadre de la polyarthrite rhumatoïde avec atteinte de la synoviale odonto-atlantoïdienne. Une instabilité avec signe d’atteinte médullaire doit alors être recherchée (cf. item 196 au chapitre 17).![]() Les calcifications discales sont une étiologie trop souvent méconnue de rachialgies, alliant une composante mécanique à une composante parfois inflammatoire. Elles peuvent aboutir à une véritable spondylodiscite microcristalline (apatite carbonatée de localisation nucléaire ; pyrophosphate au niveau de l’annulus dans le cadre d’un rhumatisme à pyrophosphate de calcium ; dépôts uratiques beaucoup plus rares, dans le cadre de gouttes florides et très avancées).
Les calcifications discales sont une étiologie trop souvent méconnue de rachialgies, alliant une composante mécanique à une composante parfois inflammatoire. Elles peuvent aboutir à une véritable spondylodiscite microcristalline (apatite carbonatée de localisation nucléaire ; pyrophosphate au niveau de l’annulus dans le cadre d’un rhumatisme à pyrophosphate de calcium ; dépôts uratiques beaucoup plus rares, dans le cadre de gouttes florides et très avancées).
![]() Elles peuvent être spontanées ou après un traumatisme modéré, en rapport avec une ostéopathie déminéralisante, essentiellement l’ostéoporose (cf. item 128 au chapitre 7).
Elles peuvent être spontanées ou après un traumatisme modéré, en rapport avec une ostéopathie déminéralisante, essentiellement l’ostéoporose (cf. item 128 au chapitre 7).
Une fracture vertébrale au-dessus de T4 doit faire suspecter une localisation secondaire néoplasique.
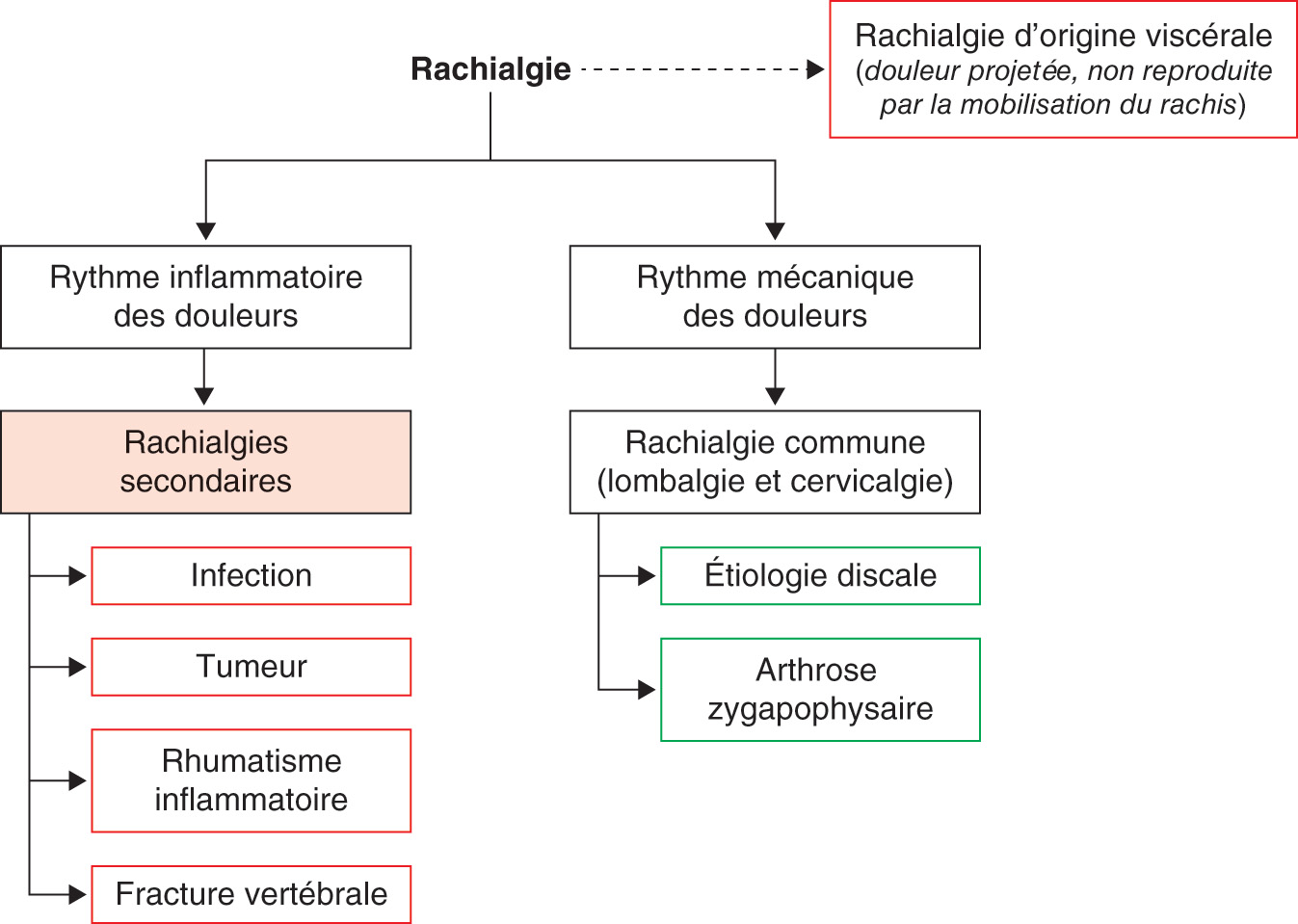
La figure 3.2 résume les principales étiologies de rachialgie à évoquer en fonction du rythme des douleurs. Toutes les rachialgies de rythme inflammatoire sont d’origine secondaire. De plus, il ne faut pas oublier que des causes secondaires peuvent avoir un rythme de douleurs non inflammatoire (fractures vertébrales, étiologies viscérales).
Fig. 3.2. ![]() Principales étiologies de douleurs rachidiennes en fonction du rythme des douleurs.
Principales étiologies de douleurs rachidiennes en fonction du rythme des douleurs.
Dans la très grande majorité des cas, les rachialgies sont communes. Ce diagnostic est posé après élimination des drapeaux rouges.
On appelle cervicalgie commune des douleurs de la région cervicale, c’est-à-dire situées entre la base du crâne et la charnière cervico-thoracique, en rapport avec des lésions mécaniques discovertébrales dégénératives. On les distingue des cervicalgies secondaires, révélatrices d’affections plus rares, justifiant d’être reconnues précocement car potentiellement graves. Par convention, elles sont aiguës avant 3 mois d’évolution et chroniques au-delà.
On distingue :
![]() La cervicalgie chronique est un symptôme extrêmement fréquent : prévalence estimée des deux tiers de la population au cours de leur vie, incidence annuelle de 1,2 % ; elles sont presque 2 fois plus fréquentes chez les femmes ; 10 % des actes de kinésithérapie sont effectués au niveau cervical.
La cervicalgie chronique est un symptôme extrêmement fréquent : prévalence estimée des deux tiers de la population au cours de leur vie, incidence annuelle de 1,2 % ; elles sont presque 2 fois plus fréquentes chez les femmes ; 10 % des actes de kinésithérapie sont effectués au niveau cervical.![]() Attention, la cervicarthrose radiographique est possible dès la trentaine et sa prévalence est très importante, avec plus de 50 % des personnes atteintes après 40 ans, et elle augmente avec le vieillissement. Dans la majorité des cas, elle est asymptomatique. Cette notion de dissociation radioclinique (ou anatomoclinique) doit être présente à l’esprit pour ne pas trop facilement imputer la symptomatologie aux anomalies radiographiques.
Attention, la cervicarthrose radiographique est possible dès la trentaine et sa prévalence est très importante, avec plus de 50 % des personnes atteintes après 40 ans, et elle augmente avec le vieillissement. Dans la majorité des cas, elle est asymptomatique. Cette notion de dissociation radioclinique (ou anatomoclinique) doit être présente à l’esprit pour ne pas trop facilement imputer la symptomatologie aux anomalies radiographiques.
![]() L’interrogatoire doit faire préciser les circonstances de survenue : après un effort, une activité sportive, une activité professionnelle, un traumatisme, une posture ou une mauvaise position, mais les douleurs surviennent également souvent sans cause mécanique retrouvée.
L’interrogatoire doit faire préciser les circonstances de survenue : après un effort, une activité sportive, une activité professionnelle, un traumatisme, une posture ou une mauvaise position, mais les douleurs surviennent également souvent sans cause mécanique retrouvée.
Lors d’un torticolis ou syndrome cervical aigu, les douleurs peuvent être permanentes, jour et nuit, avec des douleurs souvent à prédominance nocturne malgré leur origine mécanique. Le caractère impulsif à la toux ou à l’éternuement oriente vers une origine discale. On retrouve souvent des épisodes antérieurs semblables, d’évolution favorable avec parfois persistance d’un fond douloureux chronique.
En cas de cervicalgies chroniques, les douleurs sont souvent diffuses, mais des localisations cervicales hautes, moyennes ou basses ont valeur localisatrice. Leur rythme est mécanique mais des réveils nocturnes positionnels sont souvent rapportés.
Les irradiations douloureuses « projetées » peuvent être trompeuses : souvent latérocervicales et trapéziennes avec des douleurs associées des épaules, interscapulaires ou scapulaires, pouvant faire évoquer à tort une dorsalgie.
Une irradiation des douleurs au membre supérieur, occipitales ou à type de céphalées, doit faire rechercher une irradiation radiculaire. Il conviendra de rechercher la présence de caractéristiques neuropathiques à ses douleurs afin d’éliminer une névralgie cervicobrachiale (cf. item 95 au chapitre 4).
Des pseudo-vertiges voire des vertiges vrais peuvent faire évoquer une insuffisance vertébrobasilaire associée chez les personnes âgées.
L’examen clinique s’applique à rechercher des points douloureux à la palpation ou à la mise en compression et rotation de la colonne cervicale. Les muscles spinaux sont également douloureux à la palpation et, parfois, le siège d’une contracture, voire d’une attitude antalgique (délordose et/ou flexion latérale et rotation). La mobilité du cou (flexion, latéroflexion et rotations) est souvent très réduite en aigu, mais peu limitée dans la chronicité. Elle peut être responsable de craquements.
L’examen neurologique sera normal (inhérent à la définition de la cervicalgie commune).
Cervicalgies![]() Une origine discale, généralement chez les sujets les plus jeunes, avec des antécédents traumatiques (coup du lapin, traumatisme crânien ou cervical), même anciens, doit être recherchée systématiquement. Le tableau est celui d’un syndrome cervical aigu, ou torticolis. Il est souvent très algique, avec raideur et contracture cervicales, attitude antalgique et impulsivité. La principale complication est une névralgie cervicobrachiale, très rarement liée à une compression médullaire (cf. item 93 au chapitre 2).
Une origine discale, généralement chez les sujets les plus jeunes, avec des antécédents traumatiques (coup du lapin, traumatisme crânien ou cervical), même anciens, doit être recherchée systématiquement. Le tableau est celui d’un syndrome cervical aigu, ou torticolis. Il est souvent très algique, avec raideur et contracture cervicales, attitude antalgique et impulsivité. La principale complication est une névralgie cervicobrachiale, très rarement liée à une compression médullaire (cf. item 93 au chapitre 2).
Cervicalgies d’origine arthrosique
L’origine dégénérative, la plus fréquente, est suspectée chez les patients les plus âgés, associant à des degrés divers discarthrose, arthrose des zygapophyses et uncarthrose (fig. 3.3 et 3.4), dont la part respective imputable aux douleurs est souvent difficile à déterminer. Le tableau est plus volontiers celui d’une cervicalgie chronique. Il est plus torpide, parfois émaillé d’épisodes plus aigus, souvent sans raideur rachidienne majeure. Le risque est également la névralgie cervicobrachiale, et la gravité un syndrome de compression médullaire lente se manifestant par un canal rachidien rétréci et une claudication d’origine médullaire.
L’uncarthrose est l’arthrose de l’uncus vertébral, correspondant à la crête antéropostérieure qui relève chacun des bords latéraux de la face supérieure du corps des vertèbres cervicales.
Fig. 3.3 ![]() Arthrose cervicale
Arthrose cervicale
Ostéophytose antérieure, pincement discal, uncarthrose, arthrose zygapophysaire déformant le trou de conjugaison.
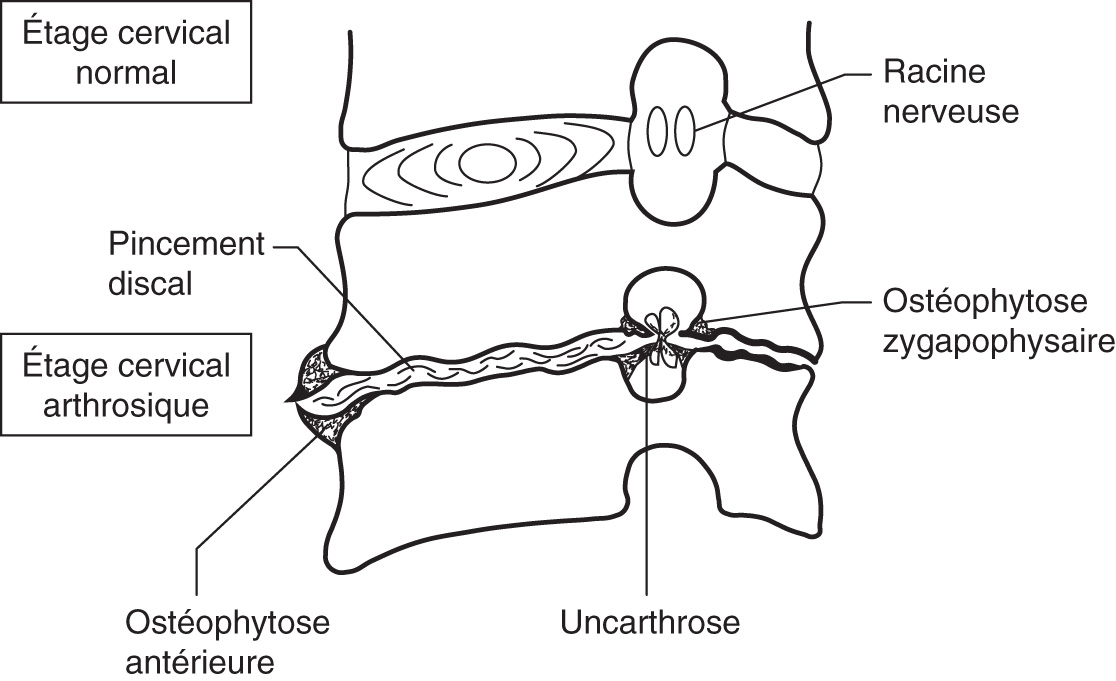
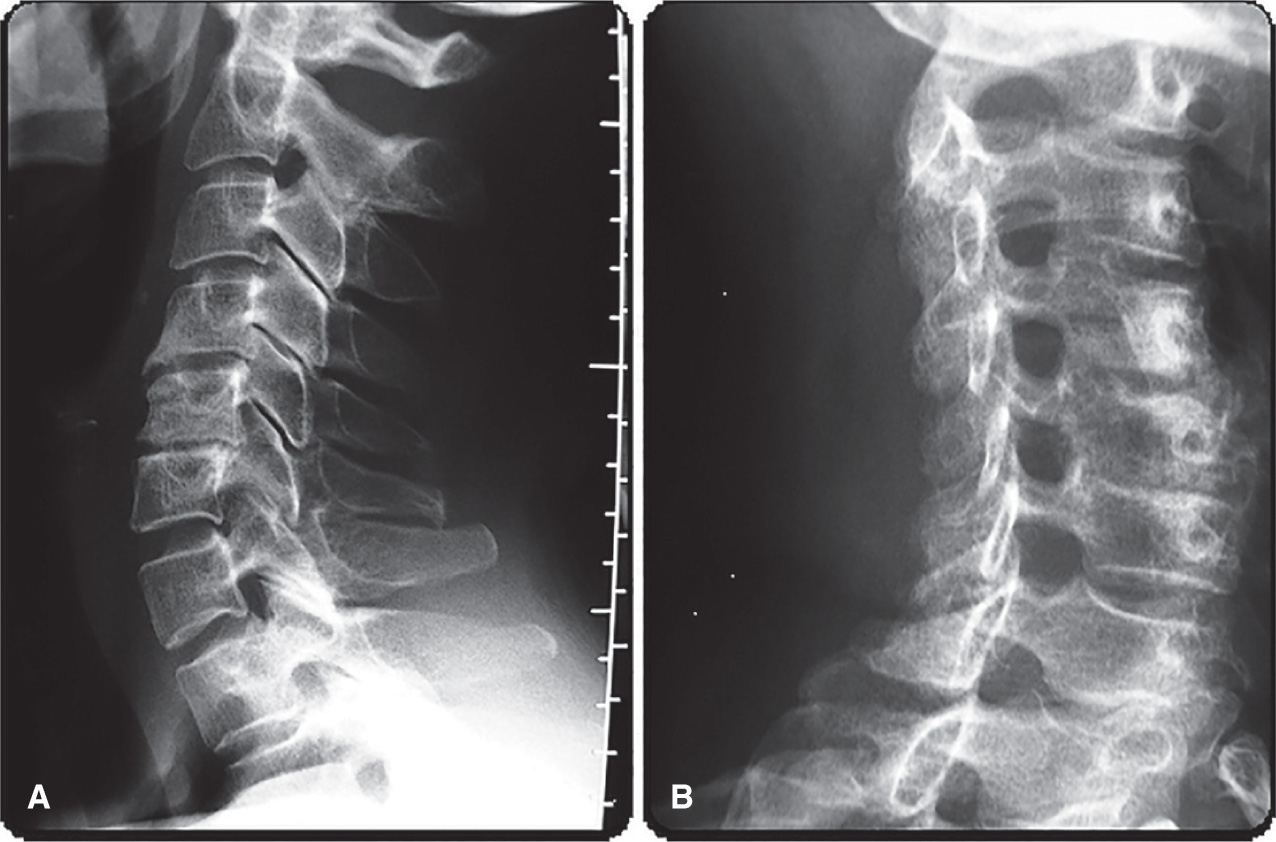
Fig. 3.4. ![]() Arthrose cervicale radiographique C5-C6.
Arthrose cervicale radiographique C5-C6.
A. Cliché radiographique cervical de profil. B. Cliché radiographique cervical de trois quarts.
Cervicalgies d’origine musculaire
Une origine musculaire peut être retrouvée chez de nombreux patients présentant des douleurs cervicales aiguës ou chroniques. Elle est caractérisée par des douleurs à la palpation des muscles, notamment des trapèzes. Elle survient plus souvent au décours de traumatismes de type coup du lapin. Le syndrome myofascial fait référence à des cervicalgies d’origine uniquement musculaire, avec présence de « nœuds musculaires » sensibles à la palpation. Il est souvent secondaire à une mauvaise posture et un stress musculaire excessif.
Puisque les douleurs d’origine discale ou arthrosique irradient également en regard des muscles paravertébraux et des trapèzes, il n’est pas toujours évident de différencier ces douleurs en pratique courante, et plusieurs origines de douleurs peuvent s’associer chez un même patient.
Les différents facteurs de risque associés aux cervicalgies communes aiguës à rechercher sont :
![]() Le pronostic d’une cervicalgie aiguë est favorable. L’évolution varie de quelques jours pour un torticolis à plusieurs semaines ou mois dans les formes subaiguës ou chroniques.
Le pronostic d’une cervicalgie aiguë est favorable. L’évolution varie de quelques jours pour un torticolis à plusieurs semaines ou mois dans les formes subaiguës ou chroniques.
![]() Certains facteurs peuvent favoriser la chronicisation de la cervicalgie aiguë commune. Ils sont psychosociaux (drapeaux jaunes) et/ou professionnels (drapeaux noirs) et sont résumés dans le tableau 3.3.
Certains facteurs peuvent favoriser la chronicisation de la cervicalgie aiguë commune. Ils sont psychosociaux (drapeaux jaunes) et/ou professionnels (drapeaux noirs) et sont résumés dans le tableau 3.3.
Tableau. 3.3. ![]() Indicateurs associés avec le risque de chronicisation et/ou d’incapacité prolongée : indicateurs psychosociaux (drapeaux jaunes) et professionnels (drapeaux noirs).
Indicateurs associés avec le risque de chronicisation et/ou d’incapacité prolongée : indicateurs psychosociaux (drapeaux jaunes) et professionnels (drapeaux noirs).
| Drapeaux jaunes | Drapeaux noirs |
|---|---|
| Indicateurs psychosociaux d’un risque accru de passage à la chronicité et/ou d’incapacité prolongée | Facteurs de pronostic liés à la politique de l’entreprise, au système de soins et d’assurance Indicateurs professionnels d’un risque accru de passage à la chronicité et/ou d’incapacité prolongée |
| – Problèmes émotionnels tels que la dépression, l’anxiété, le stress, une tendance à une humeur dépressive et le retrait des activités sociales – Attitudes et représentations inappropriées par rapport au mal de dos, comme l’idée que la douleur représenterait un danger ou qu’elle pourrait entraîner un handicap grave, un comportement passif avec attentes de solutions placées dans des traitements plutôt que dans une implication personnelle active (catastrophisme) – Comportements douloureux inappropriés, en particulier d’évitement ou de réduction de l’activité, liés à la peur (fausses croyances) – Problèmes liés au travail (insatisfaction professionnelle ou environnement de travail jugé hostile), problèmes liés à l’indemnisation (rente, pension d’invalidité) – Recherche de bénéfices secondaires |
– Politique de l’employeur empêchant la réintégration progressive ou le changement de poste |
![]() La Haute Autorité de santé (HAS) a édicté des recommandations sur les indications de l’imagerie pour les cervicalgies non traumatiques.
La Haute Autorité de santé (HAS) a édicté des recommandations sur les indications de l’imagerie pour les cervicalgies non traumatiques.
En synthèse :
Principes généraux
Comme dit précédemment, l’évolution est majoritairement favorable. Il n’y a pas d’indication chirurgicale pour des cervicalgies dites communes.
On ne traite pas une image, mais la symptomatologie d’un patient, du fait de la dissocia-tion radioclinique (ou anatomoclinique).
L’identification de l’origine de la cervicalgie commune est importante pour mieux orienter la prise en charge thérapeutique. Une prise en charge active et précoce, tenant compte du contexte global, notamment socioprofessionnel et psychologique, peut permettre d’éviter un passage à la chronicité, qui est toujours de prise en charge beaucoup plus difficile.
On se méfiera de l’escalade thérapeutique et des traitements dont la balance bénéfice-risque n’est pas favorable. Ainsi, la corticothérapie n’est pas efficace dans les rachialgies communes, les décontractants musculaires n’ont pas été validés et les opioïdes forts doivent être évités devant le risque important et grave de dépendance.
Cervicalgies aiguës
Le traitement médical est d’abord symptomatique avec, dans les formes aiguës, des antalgiques à posologie suffisante et des AINS. Les corticoïdes par voie générale sont inefficaces.![]() Le port d’un collier cervical antalgique peut être envisagé, sans autre immobilisation stricte que celle imposée par les douleurs. La kinésithérapie n’est pas indiquée car d’action très limitée devant un syndrome cervical aigu, avec le plus souvent la seule possibilité de techniques antalgiques type chaleur locale.
Le port d’un collier cervical antalgique peut être envisagé, sans autre immobilisation stricte que celle imposée par les douleurs. La kinésithérapie n’est pas indiquée car d’action très limitée devant un syndrome cervical aigu, avec le plus souvent la seule possibilité de techniques antalgiques type chaleur locale.
Une manipulation cervicale ne peut être réalisée qu’après une enquête diagnostique exhaustive. Elle n’est pas recommandée et sa place doit tenir compte de la balance bénéfice-risque, qui n’est pas formellement établie. En effet, la survenue d’une dissection artérielle post-manipulation est certes rare, mais grave.
Cervicalgies chroniques
![]() Dans les formes chroniques, le traitement symptomatique est moins efficace. Les AINS sont réservés aux poussées douloureuses, prescrits sur de courtes périodes. Les antalgiques doivent être limités aux paliers I ou II.
Dans les formes chroniques, le traitement symptomatique est moins efficace. Les AINS sont réservés aux poussées douloureuses, prescrits sur de courtes périodes. Les antalgiques doivent être limités aux paliers I ou II.
Une prise en charge psychosociale est nécessaire, si des facteurs de risque sont identi-fiés (drapeaux jaunes ou noirs) à l’interrogatoire.
La place la plus importante est celle de la rééducation : outre les méthodes antalgiques (massage, chaleur, neurostimulation), travail de proprioception, de renforcement des muscles spinaux, de postures, de tractions douces.![]() L’acupuncture pourrait avoir des propriétés antalgiques. La place des manipulations cervicales est discutée, car elles peuvent avoir des complications graves, comme une dissection artérielle. De nombreuses techniques utilisées ne sont pas validées, comme le laser, les ultrasons.
L’acupuncture pourrait avoir des propriétés antalgiques. La place des manipulations cervicales est discutée, car elles peuvent avoir des complications graves, comme une dissection artérielle. De nombreuses techniques utilisées ne sont pas validées, comme le laser, les ultrasons.
Des infiltrations des zygapophyses peuvent être proposées, sous contrôle scopique ou scannographique ou échographique, rarement pratiquées du fait des risques neurolo-giques inhérents à une erreur technique.
Prévention
![]() L’adaptation du poste de travail et la pratique des gestes d’hygiène quotidienne sont autant de mesures préventives de cervicalgies. Elle peut faire l’objet d’une analyse en milieu professionnel, avec recherche de mesures adaptées avec le médecin du travail, par exemple pour les cervicalgies en rapport avec une activité prolongée sur un écran d’ordinateur ou avec un téléphone portable (« text-neck »).
L’adaptation du poste de travail et la pratique des gestes d’hygiène quotidienne sont autant de mesures préventives de cervicalgies. Elle peut faire l’objet d’une analyse en milieu professionnel, avec recherche de mesures adaptées avec le médecin du travail, par exemple pour les cervicalgies en rapport avec une activité prolongée sur un écran d’ordinateur ou avec un téléphone portable (« text-neck »).
On appelle lombalgie « commune » une douleur située entre la charnière thoraco-lombaire et le pli fessier inférieur sans signe évocateur de lombalgie symptomatique (c’est-à-dire sans drapeau rouge).
On peut trouver une composante discale, arthrosique, ou liée à une dysfonction musculaire à ces douleurs, composantes souvent associées.
Il est proposé d’utiliser les termes de :
![]() La prévalence clinique des lombalgies communes est aux alentours de 70 %, avec un pic vers les âges de 50 à 65 ans, ce qui en fait l’affection la plus invalidante au monde en termes de nombre de jours de douleurs, de handicap ou d’arrêt de travail. Les récidives sont fréquentes (environ 20 %). Leur coût est majeur pour les sociétés, surtout les formes chroniques. En effet, ces 10 % de formes chroniques représentent 80 % des coûts de l’ensemble des lombalgies communes. La recherche de facteurs de risque de chronicisation (drapeaux jaunes et drapeaux noirs) doit donc être systématique et la prise en charge adaptée (cf. tableau 3.3).
La prévalence clinique des lombalgies communes est aux alentours de 70 %, avec un pic vers les âges de 50 à 65 ans, ce qui en fait l’affection la plus invalidante au monde en termes de nombre de jours de douleurs, de handicap ou d’arrêt de travail. Les récidives sont fréquentes (environ 20 %). Leur coût est majeur pour les sociétés, surtout les formes chroniques. En effet, ces 10 % de formes chroniques représentent 80 % des coûts de l’ensemble des lombalgies communes. La recherche de facteurs de risque de chronicisation (drapeaux jaunes et drapeaux noirs) doit donc être systématique et la prise en charge adaptée (cf. tableau 3.3).
![]() L’interrogatoire doit préciser les circonstances de survenue : après un effort, une activité sportive, une activité professionnelle, un traumatisme, une posture ou une mauvaise position, mais les douleurs surviennent parfois sans cause retrouvée. Les efforts de soulèvement (en faisant levier avec son rachis) ou de rotations sont plus particulièrement responsables de lombalgies d’origine discale.
L’interrogatoire doit préciser les circonstances de survenue : après un effort, une activité sportive, une activité professionnelle, un traumatisme, une posture ou une mauvaise position, mais les douleurs surviennent parfois sans cause retrouvée. Les efforts de soulèvement (en faisant levier avec son rachis) ou de rotations sont plus particulièrement responsables de lombalgies d’origine discale.
La douleur est lombaire basse, le plus souvent lombofessière. Des irradiations douloureuses sont fréquemment associées, dans la région sacrée, vers les épines iliaques postéro-supérieures, la face postérieure de la cuisse, plus rarement la fosse iliaque, la région hypogastrique et le pli inguinal.
Le rythme de la douleur est mécanique : diurne, augmentant avec l’activité ou le port de charges, les efforts, la station debout ou assise prolongée, soulagée par le repos et le décubitus.
Le caractère impulsif à la toux, l’éternuement ou à la défécation oriente vers une origine discale.
On retrouve souvent des épisodes antérieurs semblables, d’évolution favorable, avec parfois persistance d’un fond douloureux chronique.

L’examen clinique se fait le malade debout, examiné de profil et de dos. Des vidéos de sémiologie détaillant cet examen clinique sont disponibles sur le site du COFER : http://www.lecofer.org/semiologie.php.
L’inspection cherche un trouble de la statique rachidienne :
L’examen des sacro-iliaques, des hanches et des fessiers dans le cadre du diagnostic différentiel.
L’examen neurologique sera normal (inhérent à la définition de la lombalgie commune).
Lombalgies d’origine discale![]() La douleur d’origine discale est multifactorielle : fissure ou arrachement de l’annulus fibrosus, dégénérescence du nucleus pulposus, protrusion saillant en arrière sur une zone richement innervée, lésions ligamentaires (ligament longitudinal postérieur, interé-pineux), musculaires. Le tableau peut être aigu (typiquement le lumbago) ou chronique.
La douleur d’origine discale est multifactorielle : fissure ou arrachement de l’annulus fibrosus, dégénérescence du nucleus pulposus, protrusion saillant en arrière sur une zone richement innervée, lésions ligamentaires (ligament longitudinal postérieur, interé-pineux), musculaires. Le tableau peut être aigu (typiquement le lumbago) ou chronique.
Dans le cas d’une lombalgie aiguë, ou lumbago, la douleur est secondaire au contact du nucleus pulposus avec les structures postérieures, richement innervées. La douleur est alors vive et s’accompagne le plus souvent d’une contracture musculaire intense.
On est orienté vers une origine discale devant les éléments suivants :
La principale complication est une radiculalgie dans le membre inférieur (sciatique le plus souvent) et la gravité une très rare compression de la queue de cheval (cf. item 93 au chapitre 2).
Lombalgie d’origine arthrosique
L’origine dégénérative est suspectée chez les patients les plus âgés, associant à des de-grés divers discarthrose et arthrose des zygapophyses, dont la part respective imputable aux douleurs est souvent difficile à déterminer. Le tableau est plus torpide, parfois émaillé d’épisodes plus aigus, souvent sans raideur rachidienne majeure.
On est orienté vers une origine arthrosique devant les éléments suivants :
L’atteinte arthrosique est favorisée par une hyperlordose, un surpoids avec sangle mus-culaire abdominopelvienne déficiente (syndrome trophostatique), ainsi que des troubles de la statique rachidienne (scoliose, dysplasies et instabilités discovertébrales).
Le risque est beaucoup plus rarement une radiculalgie et la complication principale un canal rachidien rétréci avec une claudication d’origine radiculaire.
Lombalgie d’origine musculaire
Une origine musculaire peut être retrouvée chez de nombreux patients présentant des douleurs lombaires aiguës ou chroniques. Elle est caractérisée par des douleurs à la pal-pation des muscles, notamment des muscles paravertébraux. Comme les douleurs d’origine discale ou arthrosique irradient également en regard des muscles paraverté-braux, il n’est pas toujours évident de différencier ces douleurs en pratique courante, et plusieurs origines de douleurs peuvent s’associer chez un même patient.
On évalue les divers facteurs de risque :
![]() Le pronostic est favorable. L’évolution varie de quelques jours pour un lumbago à plu-sieurs semaines ou mois dans les formes subaiguës ou chroniques.
Le pronostic est favorable. L’évolution varie de quelques jours pour un lumbago à plu-sieurs semaines ou mois dans les formes subaiguës ou chroniques.![]() Certains facteurs peuvent favoriser la chronicisation de la lombalgie aiguë commune. Ils sont psychosociaux (drapeaux jaunes) et/ou professionnels (drapeaux noirs) et sont résumés dans le tableau 3.3.
Certains facteurs peuvent favoriser la chronicisation de la lombalgie aiguë commune. Ils sont psychosociaux (drapeaux jaunes) et/ou professionnels (drapeaux noirs) et sont résumés dans le tableau 3.3.
Parmi ces facteurs de risque de chronicisation, les connaissances et croyances liées à la lombalgie sont importantes à évaluer. Une partie des douleurs est d’origine musculaire : il ne s’agit pas, en général, d’une perte de quantité de muscles mais d’une perte de fonc-tion : les muscles sont contractés en permanence et ne se relâchent plus. Ce mécanisme de douleurs musculaires a bien été mis en évidence par des études utilisant des électro-myogrammes. Le comportement du patient influe directement les douleurs par ce biais : si le patient pense que son dos est « fragile » (peur de ce qu’on lui a dit, des examens complémentaires qui montreraient une atteinte « dégénérative »…), il va contracter invo-lontairement ses muscles spinaux, afin de protéger son dos et également afin d’éviter les mouvements qui favorisent les douleurs. Ce mécanisme, qui peut être protecteur à la phase tout initiale de la lombalgie, devient une des sources de douleurs dans leur chronicisation.
Les comportements et croyances à rechercher sont (tableau 3.3) :
![]() La Haute Autorité de santé (HAS) a édicté des recommandations sur les indications de l’imagerie pour les lombalgies communes.
La Haute Autorité de santé (HAS) a édicté des recommandations sur les indications de l’imagerie pour les lombalgies communes.
En synthèse :
Fig. 3.5.![]() Discopathie L5-S1 à la radiographie standard.
Discopathie L5-S1 à la radiographie standard.
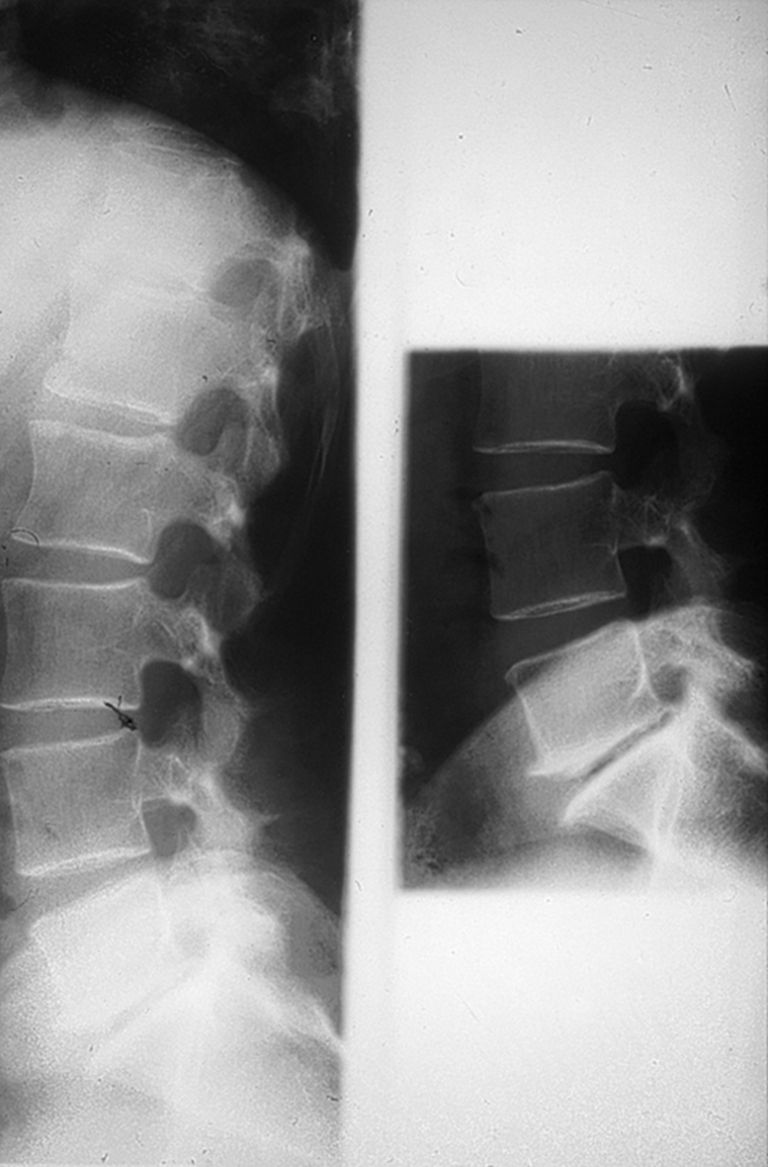
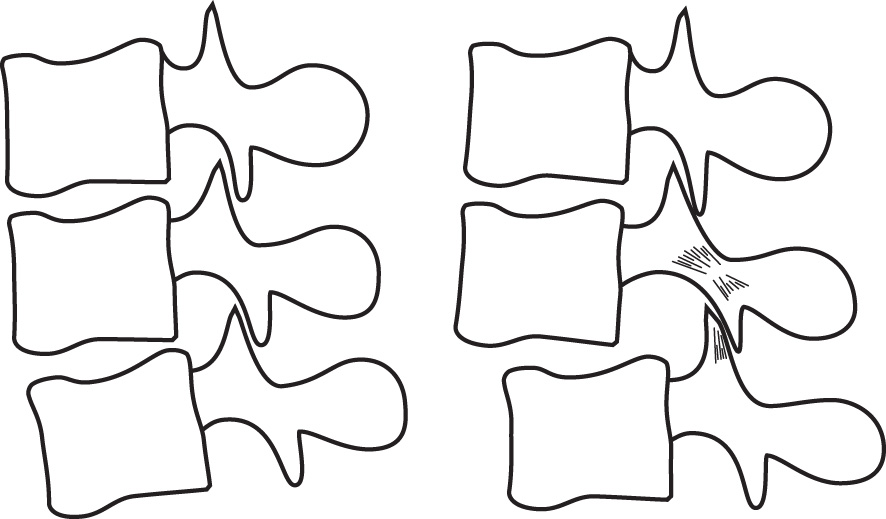
Fig. 3.6.![]() Rachis lombaire normal et pseudo-spondylolisthésis par arthrose zygapophysaire.
Rachis lombaire normal et pseudo-spondylolisthésis par arthrose zygapophysaire.
Principes généraux
Parce que leur évolution est majoritairement favorable, il n’y a qu’exceptionnellement une indication chirurgicale pour des lombalgies dites communes. Il faut rassurer le patient sur le caractère bénin de la lombalgie, l’encourager à rester actif.
On ne traite pas une image, mais la symptomatologie d’un patient, du fait de la dissocia-tion radioclinique (ou anatomoclinique).
Une prise en charge active et précoce, tenant compte dans la globalité de l’ensemble du contexte, notamment socioprofessionnel et psychologique, peut permettre d’éviter un passage à la chronicité, toujours de prise en charge beaucoup plus difficile. Elle inclura la réassurance (expliquer que le dos, même douloureux, est solide) et la reprise du mou-vement est essentielle pour la prise en charge de la lombalgie et pour limiter les réci-dives.
On se méfiera de l’escalade thérapeutique et des traitements dont la balance bénéfice-risque n’est pas favorable. Ainsi, la corticothérapie n’est pas efficace dans les rachialgies communes, les décontracturants musculaires n’ont pas été validés et les opioïdes forts doivent être évités devant le risque important et grave de dépendance.
Lombalgies aiguës
Lombalgies chroniques ou à risque de chronicité
Autres prises en charge thérapeutiques
![]() Les douleurs en regard du rachis thoracique sont avant tout à considérer comme des drapeaux rouges.
Les douleurs en regard du rachis thoracique sont avant tout à considérer comme des drapeaux rouges.
On recherchera systématiquement une atteinte viscérale avec des douleurs référées au niveau du rachis thoracique. La réalisation d’examens complémentaires sera systématique.
Les dorsalgies communes sont beaucoup plus rares : prévalence de 10 à 20 %, deux fois plus fréquente chez les femmes. Elles ont pour origine le plus souvent des lésions mécaniques du rachis thoracique et des articulations costovertébrales.
L’interrogatoire précise les circonstances de survenue, le siège, le rythme, mécanique ou inflammatoire, le mode évolutif, l’absence de signes généraux ou de contexte particulier.
L’examen clinique ne se limitera pas à l’examen du rachis :
Des examens complémentaires radiologiques doivent être effectués systématiquement : radiographies du rachis thoracique de face et profil, debout.
Au moindre doute et selon le contexte, on fait pratiquer des dosages biologiques d’inflammation (CRP voire VS, NFS, électrophorèse des protides), une radiographie des poumons, un ECG, une scintigraphie osseuse, une endoscopie œsogastroduodénale, une échographie abdominale ou un scanner, une IRM.
Il faut avant tout éliminer de principe une dorsalgie dite « secondaire » d’origine non mécanique. On sera alerté par un début insidieux, une évolution progressivement croissante, un rythme inflammatoire typiquement insomniant, le caractère rebelle aux traitements symptomatiques, l’intensité des douleurs, les localisations multiples ou atypiques, le contexte et les antécédents (tumoraux et infectieux, notamment).
La recherche de drapeaux rouges sera systématique (cf. tableau 3.2).
Les étiologies secondaires et viscérales seront à évoquer de première intention. Les principales sont résumées dans les tableaux 3.1 et 3.4.
Tableau 3.4![]()
![]()
![]() Résumé des principales étiologies secondaires des rachialgies, en fonction de l’étage rachidien.
Résumé des principales étiologies secondaires des rachialgies, en fonction de l’étage rachidien.
| Étiologie | Localisation cervicale | Localisation thoracique | Localisation lombaire |
|---|---|---|---|
| Tumorale vertébrale |
Les atteintes tumorales vertébrales sont essentiellement secondaires : métastases (surtout lytiques, parfois condensantes) de cancer solide ou des localisations myélomateuses ou d’une hémopathie ; les tumeurs malignes vertébrales sont plus rares |
||
| Tumorale intrarachidienne | Les tumeurs intrarachidiennes sont rares, dominées par le neurinome et le méningiome, qui sont bénins ; il existe de rares tumeurs malignes graves, de type astrocytome ou épendymome ; la biopsie à visée diagnostique sera chirurgicale | ||
| Infectieuse | Spondylodiscite septique ou, plus rarement, spondylite, avec un diagnostic bactériologique indispensable | ||
| Inflammatoire | La spondyloarthrite est à évoquer par sa prévalence (0,3 %) L’IRM peut mettre en évidence des atteintes inflammatoires des coins vertébraux (Romanus) et des spondylodiscites aseptiques |
La spondyloarthrite est à évoquer par sa prévalence (0,3 %) Les dorsalgies peuvent être révélatrices L’IRM peut mettre en évidence des atteintes inflammatoires des coins vertébraux (Romanus) et des spondylodiscites aseptiques Les articulations costovertébrales et costotransversaires peuvent aussi être atteintes |
La spondyloarthrite est à évoquer par sa prévalence (0,3 %) Les lombalgies sont associées à des fessalgies (sacro-iliite) de rythme typiquement inflammatoire L’IRM peut mettre en évidence des atteintes inflammatoires des coins vertébraux (Romanus) et des spondylodiscites aseptiques |
| La polyarthrite rhumatoïde peut être responsable d’une atteinte de C1-C2 | La polyarthrite rhumatoïde respecte le rachis thoracique | La polyarthrite rhumatoïde respecte le rachis lombaire | |
| L’atteinte péri-odontoïdienne est caractéristique de la chondrocalcinose | Les calcifications discales sont une étiologie trop souvent méconnue de dorsalgies, alliant une composante mécanique, mais aussi parfois inflammatoire ; elles peuvent aboutir à une véritable spondylodiscite microcristalline : apatite carbonatée de localisation nucléaire ou pyrophosphate au niveau de l’annulus dans le cadre d’une chondrocalcinose Les dépôts uratiques sont beaucoup plus rares, dans le cadre de gouttes florides et très avancées |
Les calcifications discales sont une étiologie trop souvent méconnue de lombalgies, alliant une composante mécanique, mais aussi parfois inflammatoire ; elles peuvent aboutir à une véritable spondylodiscite microcristalline : apatite carbonatée de localisation nucléaire ou pyrophosphate au niveau de l’annulus dans le cadre d’une chondrocalcinose Les dépôts uratiques sont beaucoup plus rares, dans le cadre de gouttes florides et très avancées |
|
| Fracturaire | Les fractures spontanées ou après un traumatisme modéré des vertèbres cervicales doivent faire évoquer une étiologie maligne | Les fractures spontanées ou après un traumatisme modéré des 4 premières vertèbres thoraciques doivent faire évoquer une étiologie maligne Les atteintes des autres vertèbres thoraciques sont le plus souvent en rapport avec une ostéopathie déminéralisante, essentiellement l’ostéoporose |
Les fractures spontanées ou après un traumatisme modéré des vertèbres lombaires sont le plus souvent en rapport avec une ostéopathie déminéralisante, essentiellement l’ostéoporose |
Les dorsalgies mécaniques sont beaucoup moins fréquentes que les cervicalgies et les lombalgies communes. De plus, il faut se méfier d’une authentique cervicalgie avec dou-leur projetée interscapulaire, justifiant un examen clinique attentif de tout le rachis en cas de dorsalgie.
Leurs étiologies sont les suivantes.
Scoliose
Elle est souvent asymptomatique, évolutive pendant la croissance, maximale à l’adolescence, justifiant alors une surveillance attentive. Des lésions dégénératives peu-vent devenir symptomatiques (interapophysaires ou costovertébrales) avec le vieillissement.
Maladie de Scheuermann
C’est une épiphysite de croissance à l’adolescence, altérant les plateaux vertébraux (ir-régularités, hernies intraspongieuses), souvent asymptomatique. Elle peut faire le lit de dégénérescences discales ultérieures.
Hernie discale
Elle est rare au niveau thoracique, parfois post-traumatique, pouvant se manifester par un syndrome lésionnel (douleur en hémiceinture) et sous-lésionnel (cf. item 93 au cha-pitre 2).
Elle peut être calcifiée.
Elle peut être également asymptomatique.
Arthrose costovertébrale
Elle est favorisée par les troubles de la statique vertébrale (scoliose). Elle est de diagnostic difficile, souvent asymptomatique également.
Arthrose des zygapophyses
Elle est également favorisée par les troubles de la statique vertébrale et avec une impu-tabilité clinique difficile à déterminer.
![]() Les causes viscérales ou les dorsalgies secondaires font l’objet de traitements spécifiques à chacune d’entre elles.
Les causes viscérales ou les dorsalgies secondaires font l’objet de traitements spécifiques à chacune d’entre elles.
Les dorsalgies mécaniques peuvent faire l’objet de traitements symptomatiques et de kinésithérapie. Des infiltrations ciblées sont à peser avec prudence compte tenu des risques liés à ce type de geste au niveau thoracique.
Légende :
Dans le respect de la Réforme du deuxième cycle des études médicales (R2C), les connaissances rassemblées sur ce site sont hiérarchisées en rang A, rang B et rang C à l'aide de balises et d'un code couleur :
![]() Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
Connaissances fondamentales que tout étudiant doit connaître en fin de deuxième cycle.
![]() Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
Connaissances essentielles à la pratique mais relevant d'un savoir plus spécialisé que tout interne d'une spécialité doit connaître au premier jour de son DES.
![]() Connaissances spécifiques à un DES donné (troisième cycle).
Connaissances spécifiques à un DES donné (troisième cycle).
